 Phóng to Phóng to |
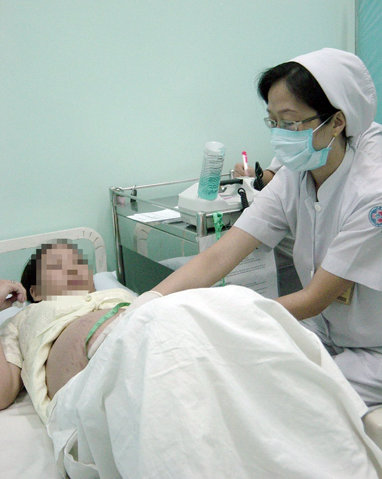
| Khám thai tại Bệnh viện Phụ sản Từ Dũ, TP.HCM - Ảnh: L.TH.H. |
Cũng tại hội thảo chuyên đề “Bệnh lý huyết khối - thuyên tắc trong thai kỳ” do bộ môn phụ sản Trường đại học Y dược TP.HCM tổ chức sáng 25-9, TS Huỳnh Nghĩa phân tích thêm những căn nguyên giúp dự báo và trường hợp nào có thể can thiệp, tránh được tai biến nguy hiểm này.
15% sản phụ thuyên tắc huyết khối bị tử vong
|
"Thai phụ cũng có thể bị huyết khối tĩnh mạch não ở giai đoạn một tuần trước sinh và hai tuần sau sinh. Nguy cơ cao nhất xảy ra ngay sau sinh và ngày thứ hai sau sinh và dễ xảy ra trên thai phụ mang song thai, mang thai nhiều lần; xuất huyết, nhiễm trùng sau sinh..." TS.BS Lê Tự Phương Thảo(trưởng khoa thần kinh Bệnh viện Nhân Dân Gia Định) |
Theo TS Huỳnh Nghĩa, nguy cơ xuất hiện thuyên tắc huyết khối kéo dài suốt thai kỳ, nhưng ở giai đoạn hậu sản (sau sinh) lại cao gấp mười lần so với phụ nữ không mang thai. Cứ 100 trường hợp bị thuyên tắc huyết khối sẽ có 15 trường hợp tử vong. Tần suất bị thuyên tắc huyết khối xảy ra khoảng 1/1.000 lần mang thai của phụ nữ dưới 35 tuổi và 4/1.000 lần mang thai của phụ nữ trên 35 tuổi. Xét nguy cơ theo thời gian từ lúc mang thai thì nguy cơ cao nhất là vào những tuần sau sinh.
Một trong những biến chứng nguy hiểm của thuyên tắc huyết khối là thuyên tắc phổi, mà xuất phát từ huyết khối tĩnh mạch sâu. Ba nguyên nhân chính gây huyết khối tĩnh mạch sâu ở phụ nữ mang thai là: huyết khối tĩnh mạch nông, huyết khối tĩnh mạch do viêm nhiễm vùng sinh dục và huyết khối tĩnh mạch buồng trứng. Hầu hết huyết khối tĩnh mạch sâu xuất hiện từ tuần 15-20 của thai kỳ.
Vấn đề đáng lo ngại là 13-24% sản phụ không được điều trị huyết khối tĩnh mạch sâu sẽ có thuyên tắc phổi. Tỉ lệ tử vong của thuyên tắc phổi là 12-15%. Nếu được điều trị sẽ giảm tần suất của thuyên tắc phổi xuống còn 0,7-4,5%, tỉ lệ tử vong cũng giảm còn 0,7%.
TS Huỳnh Nghĩa khuyến cáo nguy cơ huyết khối tĩnh mạch có nhiều yếu tố bẩm sinh, yếu tố mắc phải (béo phì, nằm bất động lâu, chấn thương, giãn tĩnh mạch chi dưới nhiều, bệnh viêm nhiễm, đa hồng cầu, hồng cầu hình liềm...). Nếu những yếu tố này xuất hiện ở thời kỳ hậu sản thì nguy cơ huyết khối tĩnh mạch sẽ tăng cao. Còn yếu tố nguy cơ liên quan đến sản khoa là ứ trệ tuần hoàn, tuổi mẹ cao, đa sản, tuổi thai dưới 36 tuần, sinh với hỗ trợ thủ thuật hay sinh mổ, xuất huyết, tiền sản giật, chuyển dạ kéo dài. Triệu chứng huyết khối tĩnh mạch thường mơ hồ, thai phụ có thể than phiền đau, khó chịu ở chân bị huyết khối, sưng, phù, căng, nóng ở chân; đau bụng nhiều (nếu là huyết khối tĩnh mạch buồng trứng). Tuy nhiên, bệnh nhân có thể hoàn toàn không có triệu chứng đến khi thuyên tắc phổi xuất hiện.
Mổ lấy thai dễ bị thuyên tắc phổi
Nói về nguy cơ thuyên tắc phổi tại hội thảo, TS.BS Nguyễn Thị Thanh - bộ môn gây mê hồi sức Đại học Y dược TP.HCM và Đại học Y khoa Phạm Ngọc Thạch - cho biết thuyên tắc phổi tăng theo tuổi thai, cao nhất ở giai đoạn sau sinh (40-60%). Tần suất bị thuyên tắc phổi là 2,6/100.000 ca sinh. Theo TS Thanh, từ xa xưa ông bà đã có câu “gái chửa cửa mả” vì chuyến “đi biển” của sản phụ có thể cận kề cái chết do có những nguyên nhân tử vong đột ngột, không thể biết trước. Thuyên tắc phổi là một trong những nguyên nhân gây tử vong bất ngờ cho mẹ, mà khi xảy ra thường gây dư luận xã hội, cũng như gia đình sẽ dễ bức xúc, đau lòng vì cảnh tử biệt sinh ly đột ngột.
TS Thanh nói thêm thuyên tắc phổi tăng nặng dần và dẫn đến tử vong do suy tim. Có khi sản phụ đang di chuyển từ bàn sinh qua giường nằm thì đột ngột quỵ sụp xuống do thuyên tắc phổi bất ngờ. Thuyên tắc phổi ở sản phụ sau sinh xảy ra thường do ứ trệ tuần hoàn tĩnh mạch do nằm bất động lâu, giãn tĩnh mạch do dùng thuốc ngừa thai, tử cung to chèn ép tĩnh mạch chi dưới, đặc biệt là tĩnh mạch chậu trái (70-90% huyết khối xảy ra ở tĩnh mạch chậu trái); giảm lưu lượng máu tĩnh mạch từ tuần 25 đến tuần thứ sáu sau khi sinh. Hoặc là tổn thương mạch máu, xảy ra khi sinh ngả âm đạo hay mổ lấy thai. Trong đó, sinh mổ có nguy cơ cao làm thuyên tắc phổi bội phần. Còn lại là tình trạng tăng đông máu, làm tăng hoạt động của tiểu cầu và của các yếu tố đông máu nhưng lại làm giảm hoạt động kháng đông dẫn đến hình thành huyết khối sau sinh (40% hình thành sau khi ra viện). Hiện tượng này tăng mạnh hơn ngay sau sinh để cầm máu.
TS Nguyễn Thị Thanh cảnh báo các yếu tố nguy cơ thuyên tắc phổi ở thai phụ như bất thường đông máu, tiền căn viêm tắc tĩnh mạch hay thuyên tắc phổi, tiền căn gia đình (yếu tố di truyền), viêm tĩnh mạch nông, béo phì, bất động, điều trị vô sinh bằng thuốc, hút thuốc lá, mổ lấy thai, trên 35 tuổi. Khi bị thuyên tắc phổi, bệnh nhân có triệu chứng đột ngột đau ngực, hoảng loạn, khó thở, thở nhanh, ho ra máu (triệu chứng của nhồi máu phổi), nhịp tim nhanh, loạn nhịp tim, tím tái, tĩnh mạch ở cổ phồng lên, tụt huyết áp, trụy mạch và ngừng tim.
Cần phòng ngừa sớm
Hiệp hội Tim phổi Hoa Kỳ khuyến cáo để phòng ngừa huyết khối tĩnh mạch sâu trong sản khoa, sản phụ có tiền sử huyết khối tĩnh mạch sâu hoặc thuyên tắc phổi, có huyết khối tĩnh mạch sâu trước khi mang thai cần được điều trị thuốc kháng đông sớm ngay từ khi mang thai; tránh mất nước và bất động lâu trong suốt giai đoạn trước sinh, giai đoạn chuyển dạ và hậu sản. Nếu có bất kỳ yếu tố nguy cơ nào, việc phòng ngừa nên tiến hành càng sớm càng tốt trong thai kỳ. Ngoài ra, sản phụ cần nâng cao chân và mang vớ áp lực, sử dụng thuốc theo chỉ định của bác sĩ, tránh tăng cân quá mức...
___________
Tin bài liên quan:
Thêm một sản phụ tử vong tại bệnh việnSở Y tế Bình Dương vào cuộc xác minh vụ sản phụ tử vongBộ Y tế yêu cầu làm rõ nguyên nhân tử vongĐưa thi thể sản phụ tử vong về quê, chị gái đột tửSản phụ tử vong, người nhà gây sức ép lên bệnh việnSản phụ tử vong ở Bình Dương: Bệnh viện phủ nhận trách nhiệmBệnh viện nói không phải lỗi bác sĩHai mẹ con sản phụ chết đột ngộtSản phụ tử vong nghi do thuyên tắc ối














Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận