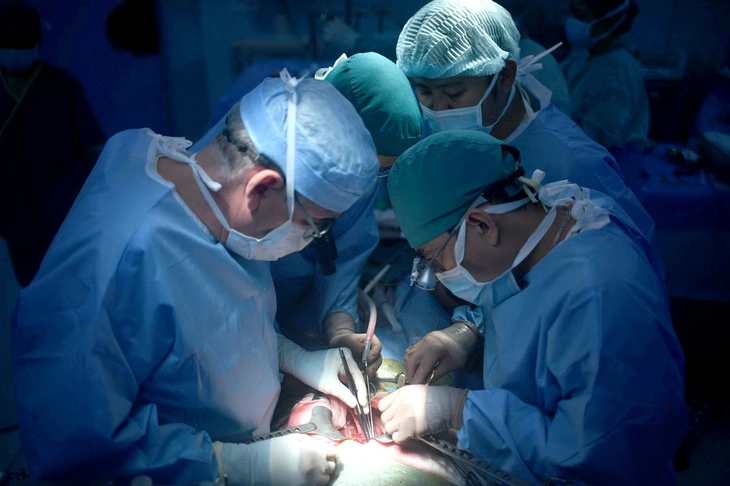
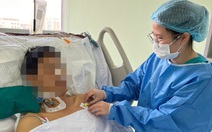
Các bác sĩ Bệnh viện Nhi đồng 2 ghép gan cho bé gái 3 tuổi - Ảnh: BVCC
Đây không chỉ là quyết định y khoa mà còn là sự hy sinh thầm lặng của đấng sinh thành - một lần nữa sinh ra con.
Theo Bộ Y tế, nhu cầu ghép mô tạng ở nước ta ngày càng tăng trong khi nguồn hiến tặng từ người chết não chưa đáp ứng. Ở các bệnh nhi bị suy gan, thận giai đoạn cuối, nguồn tạng các em nhận được chủ yếu là từ cha mẹ hoặc người thân chung huyết thống.
Đến lúc không thể chờ nguồn tạng từ người chết não
Bệnh viện Nhi đồng 2 (TP.HCM) là đơn vị chuyên khoa nhi tuyến cuối duy nhất tại khu vực phía Nam tiên phong thực hiện ghép tạng cho trẻ em, bao gồm ghép gan, ghép thận và ghép tế bào gốc.
Trao đổi với Tuổi Trẻ, bác sĩ Trần Thanh Trí - trưởng khoa gan mật tụy và ghép gan Bệnh viện Nhi đồng 2 - cho biết phần lớn bệnh nhi ghép gan và thận là từ cha mẹ hoặc người có huyết thống trong vòng ba đời. Tính đến nay đã có 34 trường hợp ghép thận, 54 trường hợp ghép gan. Trường hợp bệnh nhi nhận tạng từ người hiến chết não rất hiếm, đến nay chỉ có 2-3 ca.
Trường hợp bé P.N.M.N. (1 tuổi, quê Gia Lai) là một trong số các trường hợp ghép gan từ người hiến sống là mẹ của mình tại Bệnh viện Nhi đồng 2. Sau ca phẫu thuật thành công, bé cùng cha mẹ vẫn đều đặn vượt quãng đường dài từ quê đến TP.HCM để tái khám định kỳ theo chỉ định của bác sĩ.
Trên bụng bé N. giờ đây có các đường sẹo dài từ vết tích của cuộc mổ ghép gan từ chính người mẹ của mình vào ngày 3-3-2025. Cuộc ghép gan đã nối dài sự sống cho bé N. khi trước đây bác sĩ đã thông báo bé sống không quá 8 tháng tuổi nếu không ghép gan.
Chị Nở - mẹ bé N. - kể lại lúc sinh ra, bé N. bình thường, chỉ vàng da nhẹ. Khi bé đến 4 tháng tuổi, tình trạng vàng da ngày càng nặng, mắt cũng vàng, chân tay teo tóp dần, bụng căng chướng...
Sau khi thăm khám tại bệnh viện địa phương, gia đình đưa bé N. đến bệnh viện khác tại TP.HCM và được chẩn đoán mắc teo đường mật bẩm sinh. Bé được chỉ định phẫu thuật Kasai. Sau ca mổ kéo dài suốt 8 tiếng, bác sĩ cho biết tình trạng của bé nghiêm trọng: đường mật bị tắc hoàn toàn khiến mật ứ trong gan, dẫn đến xơ gan.
Cách duy nhất để cứu bé là ghép gan. Thời điểm lúc này gia đình chị Nở vẫn hy vọng tìm được gan từ người hiến chết não. Tuy nhiên tình trạng của bé quá nguy kịch, không thể chờ đợi thêm.
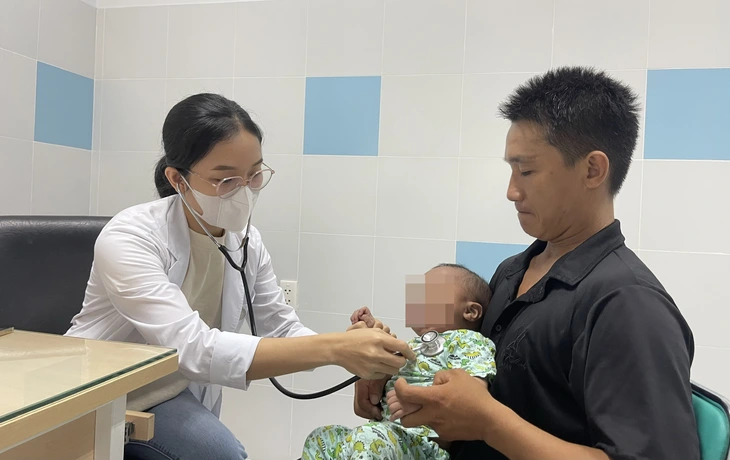
Bé N. tái khám tại Bệnh viện Nhi đồng 2 (TP.HCM) sau khi được ghép gan từ mẹ của mình - Ảnh: XUÂN MAI
Hiến gan được cho con, mẹ mừng lắm
Không chút đắn đo, vợ chồng chị Nở quyết định hiến gan cho con. Kết quả xét nghiệm cho thấy chị Nở và bé tương thích, còn người bố thì không. "Cứu được con, tôi mừng lắm, chẳng nghĩ gì đến sợ hãi. Nỗi lo lớn nhất của tôi là lỡ mình không hiến được gan hoặc con gặp biến chứng sau mổ", chị Nở thổ lộ.
Sau khi hiến một phần lá gan bên trái cho con tại Bệnh viện Nhi đồng 2, hiện sức khỏe chị Nở yếu đi, dễ bị mệt mỏi nhưng chị luôn lạc quan vì biết rằng phần lá gan mất đi sẽ được tái tạo trở lại. Điều quan trọng nhất với hai vợ chồng chị Nở là tương lai, cuộc sống của con sẽ không còn đau đớn, bệnh tật.
Bị hội chứng Budd Chiari do tắc nghẽn dòng chảy của tĩnh mạch gan, dẫn đến xơ gan, suy gan, bé gái hơn 3 tuổi khác (vào thời điểm ghép gan năm 2024) cũng đã dần vượt cửa tử sau khi được ghép gan từ mẹ ruột của mình tại Bệnh viện Nhi đồng 2.
Theo bác sĩ Thanh Trí, đây là ca ghép gan đầu tiên tại bệnh viện cho bệnh nhi suy gan do bất thường mạch máu - khác hẳn so với những ca trước vốn chủ yếu do teo đường mật bẩm sinh dẫn đến xơ gan, suy gan. Chính sự khác biệt này khiến ca phẫu thuật trở nên phức tạp hơn nhiều.
Hành động cao cả, mang ý nghĩa nhân văn sâu sắc
Bác sĩ Trần Thanh Trí cho hay ghép tạng là một phẫu thuật lớn và phức tạp nhằm thay thế các cơ quan bị suy giảm chức năng nghiêm trọng khi các phương pháp điều trị khác không còn hiệu quả. Ví dụ ghép gan là phương pháp điều trị duy nhất và hiệu quả nhất ở bệnh nhi mắc bệnh gan giai đoạn cuối.
Những bệnh nhi được đưa vào danh sách chờ ghép gan tại bệnh viện khi đạt đủ thang điểm đánh giá. Thời gian chờ có thể kéo dài từ 3 đến 12 tháng, tùy thuộc vào mức độ nặng của bệnh nhi. Trong thời gian này bé vẫn có thể tử vong do các biến chứng như xuất huyết tiêu hóa, nhiễm trùng đường mật, xơ gan mất bù...
Việc kéo dài sự sống cho bệnh nhi trong thời gian chờ trên chỉ là điều trị nâng đỡ, không có phương pháp điều trị đặc hiệu nào khác ngoài phải ghép gan. Một ca ghép gan cho trẻ diễn ra có thể kéo dài từ 9-12 tiếng, còn lấy gan từ người hiến sống khoảng 6 tiếng.
Theo bác sĩ Trí, ý nghĩa cốt lõi của ghép tạng từ người hiến sống, đặc biệt là cha mẹ hiến cho con cái, là một hành động cao cả, mang ý nghĩa nhân văn sâu sắc khi họ trao thêm sự sống cho con.
Trước khi gặp bác sĩ, phần lớn phụ huynh có con bị bệnh gan nặng cần phải ghép gan thường đã tìm hiểu thông tin trên mạng và trong các hội nhóm bệnh. Do đó họ thường đã có chủ ý về việc có hay không việc hiến phần gan của mình cho con.
Vai trò của bác sĩ là hệ thống hóa kiến thức và tiêu chuẩn để người nhà đưa ra quyết định. Tư vấn này không phải là ép buộc mà để người nhà hiểu được giá trị nhân văn của việc hiến tạng, cân nhắc trước nguy cơ sức khỏe có thể bị ảnh hưởng ít nhiều sau hiến tạng.
"Như việc hiến một phần gan là một phẫu thuật lớn, gây đau đớn và có nguy cơ nhất định cho người hiến. Do đó không phải tất cả các bậc cha mẹ đều dễ dàng đồng ý hiến tạng cho con mình, vì họ có thể có những hoàn cảnh riêng, như lao động chính nuôi gia đình. Không chỉ dừng lại việc cha mẹ hiến tạng cho con cái mà còn tập trung chăm sóc hậu phẫu và duy trì tình trạng sức khỏe cho người hiến và người nhận trong thời gian dài. Nếu không thể theo dõi và thực hiện đúng y lệnh, sự cho đi của người hiến có thể trở nên vô ích", bác sĩ Trí lấy ví dụ và giải thích.
Đẩy mạnh ghép gan từ người cho chết não
Bác sĩ Phạm Ngọc Thạch, phó giám đốc Bệnh viện Nhi đồng 2, cho hay với tỉ lệ thành công ngày càng cao, chỉ định ghép gan cho trẻ em đã được mở rộng, đồng thời kéo theo nhu cầu gan hiến ngày càng tăng.
Bắt nhịp với xu hướng phát triển ghép tạng của thế giới, Bệnh viện Nhi đồng 2 đang đẩy mạnh các ca ghép gan từ người cho chết não nhằm mở rộng cơ hội sống cho các bệnh nhi có bệnh lý gan nặng, giai đoạn cuối.















Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận