 Phóng to Phóng to |
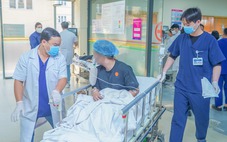
| Chạy thận nhân tạo tại Bệnh viện 115 |
| Nghe đọc nội dung toàn bài: |
Tuy nhiên, một khi không may đã bị STM, đặc biệt khi bệnh được phát hiện ở giai đoạn sớm, với chế độ theo dõi khắt khe, xử trí, sinh hoạt thích hợp, diễn tiến STM có thể được làm chậm lại và có thể phòng ngừa được các biến chứng bất lợi trên các cơ quan và trên tiên lượng lâu dài của người bệnh.
1. Điều trị bảo tồn: mục đích chính là làm chậm diễn tiến của STM và phòng ngừa hay hạn chế biến chứng của STM trên các cơ quan. Nó bao gồm điều trị tích cực nguyên nhân gây STM¸ kiểm soát tốt huyết áp, ổn định đường huyết, điều trị thiếu máu, rối loạn mỡ máu, rối loạn phospho-canxi, tránh sử dụng thuốc bừa bãi, chế độ sinh hoạt, dinh dưỡng thích hợp, theo dõi bệnh định kỳ, đều đặn.
|
75% số người bệnh không được điều trị Suy thận mãn (STM) là sự suy sụp không hồi phục chức năng của cả hai thận. Theo thống kê, ở châu Âu có đến 30 triệu người suy giảm chức năng thận và ở Mỹ có 20 triệu người bị với 8 triệu người có suy giảm chức năng thận từ vừa tới nặng. Tại Việt Nam có trên 10.000 bệnh nhân STM mới mắc trong một năm. Tuy nhiên tỉ lệ điều trị còn rất thấp, khoảng 25%, và các trung tâm điều trị bệnh nhân STM chủ yếu tập trung tại các thành phố lớn. 75% số bệnh nhân còn lại không được điều trị hoặc từ bỏ điều trị và tử vong. |
Hiện có hai phương pháp điều trị thay thế thận chính là ghép thận và lọc máu.
a. Ghép thận: là phương pháp điều trị lý tưởng nhất vì người bệnh được ghép vào cơ thể một quả thận thật từ người cho có một mức độ tương hợp nào đó về mặt miễn dịch với họ. Vì thận ghép là quả thận thật nên sẽ đảm nhiệm được tất cả các chức năng của nó. Tuy nhiên, sau khi được ghép thận thành công không phải là đã đủ, mà để cho quả thận ghép này hoạt động lâu dài người bệnh bắt buộc phải theo đuổi suốt đời các điều trị nghiêm ngặt sau ghép như thuốc chống thải ghép, tim mạch, tiểu đường… Ngoài ra, trong giai đoạn hậu ghép còn có rất nhiều biến chứng có thể xảy ra như loại thải thận đã ghép, nhiễm trùng, cao huyết áp, tiểu đường, ung thư…
b. Lọc máu ngoài thận: chỉ thay thế được một phần chức năng của thận, gồm hai phương pháp chính:
- Chạy thận nhân tạo: trong phương pháp này, máu người bệnh được đưa ra khỏi cơ thể rồi đi qua một màng lọc nhân tạo. Tại đây các chất độc tích tụ trong máu (do thận bị suy không lọc được) sẽ được loại thải ra, đồng thời các rối loạn nước-điện giải và thăng bằng kiềm-toan trong cơ thể sẽ được điều chỉnh về mức gần bình thường. Máu "sạch" sẽ được đưa trở lại vào cơ thể.
Người bệnh được điều trị bằng chạy thận nhân tạo bắt buộc phải đến bệnh viện 2-3 lần/tuần, mỗi lần 4-5 giờ để được lọc máu, song song phải có chế độ ăn uống rất nghiêm ngặt để tránh các biến chứng nguy hiểm như tăng kali máu (có thể gây tử vong đột ngột) hay thừa nước quá nhiều (gây ứ nước trong phổi không thở được, suy tim…). Ngoài ra, nguy cơ bị nhiễm HIV, viêm gan siêu vi B, C rất cao do bị lây nhiễm chéo giữa các bệnh nhân trong lúc chạy thận nhân tạo.
- Thẩm phân phúc mạc hay lọc màng bụng: tác dụng điều trị giống như chạy thận nhân tạo, nhưng thay vì dùng màng lọc nhân tạo thì trong thẩm phân phúc mạc, phúc mạc hay màng bụng (lớp mỏng lót mặt trong ổ bụng) được sử dụng để lọc các chất độc và điều chỉnh nước-điện giải và thăng bằng kiềm-toan cho cơ thể. Bệnh nhân theo phương pháp này máu sẽ được lọc liên tục trong ngày, không cần đến bệnh viện thường xuyên mà có thể tự điều trị tại nhà, ăn uống tương đối tự do hơn so với chạy thận nhân tạo. Cũng do tự điều trị tại nhà nên không bị hiện tượng lây nhiễm chéo HIV, viêm gan siêu vi B, C giữa các bệnh nhân như trong chạy thận nhân tạo. Phương pháp này đặc biệt thuận tiện cho các bệnh nhân ở xa các trung tâm chạy thận nhân tạo.
Mỗi phương pháp trên đều có những chỉ định và chống chỉ định riêng tùy theo tình trạng bệnh lý cũng như yêu cầu của bệnh nhân. Qua trao đổi giữa thầy thuốc và người bệnh sẽ lựa chọn được những phương pháp thích hợp và tối ưu cho từng trường hợp cụ thể.













Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận