 Phóng to Phóng to |
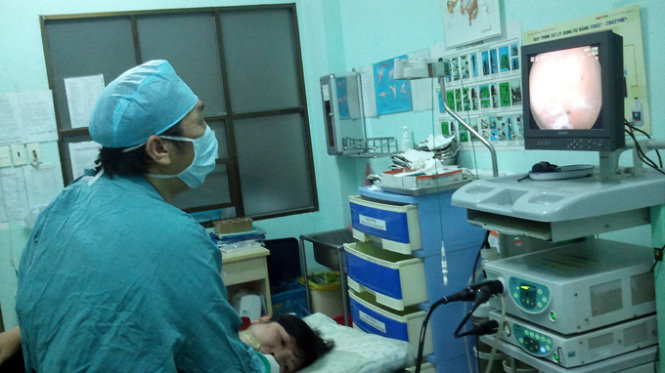
| Bác sĩ nội soi dạ dày cho bệnh nhân tại Bệnh viện Nguyễn Tri Phương - Ảnh: CTV |
Công an vào cuộc vụ bé 10 tuổi tử vong sau khi nội soi
Trong các lĩnh vực nội soi thì nội soi tiêu hóa, nhất là nội soi dạ dày, phổ biến nhất vì tỉ lệ bệnh cao trong dân số. Hiện tại có hai loại nội soi dạ dày là nội soi chẩn đoán và nội soi can thiệp.
Không để lại vết thương trên người
Nội soi chẩn đoán là bước cơ bản nhất: nhờ điều khiển được dây soi đi sâu vào ống tiêu hóa (thực quản - dạ dày và đoạn đầu ruột non) mà bác sĩ có thể nhìn tận mắt rõ ràng được trong thực quản, dạ dày, ruột non của bệnh nhân có bị bệnh lý gì, từ đó chẩn đoán chính xác bệnh. Sau khi quan sát, bác sĩ có thể đưa một dụng cụ luồn vào dây soi vào dạ dày để lấy một mẩu nhỏ trong dạ dày ra làm xét nghiệm tìm vi trùng H.pylori có hiện diện trong dạ dày hay không, thậm chí lấy mẫu đó đem cấy xem vi trùng có độc lực gì và nhạy với kháng sinh gì. Khi nhìn bằng mắt thường có những vùng nghi ngờ, bác sĩ có thể đưa dụng cụ luồn qua dây soi vào dạ dày bấm lấy một mẩu nhỏ của dạ dày đem phân tích và đọc dưới kính hiển vi để chẩn đoán sâu hơn nhằm phát hiện ung thư...
Nội soi can thiệp là nội soi nâng cao. Sau khi hoàn thành giai đoạn chẩn đoán, các bác sĩ sẽ tiến tới nội soi can thiệp như đưa dụng cụ luồn vào dây soi để tiến hành các thủ thuật nhằm điều trị cho bệnh nhân, thí dụ như cột, chích, kẹp, cột thắt, gây xơ hóa, gây đông keo, đốt cầm máu trong dạ dày và thực quản nhằm làm cầm máu trong những trường hợp bị chảy máu tiêu hóa. Cũng bằng dụng cụ luồn qua dây nội soi, bác sĩ có thể gắp các dị vật mà bệnh nhân đã lỡ nuốt vào thực quản, dạ dày, cắt bỏ các u lành (polyp) trong thực quản, dạ dày và ruột non...
Nội soi dạ dày qua đường miệng không đau nhưng khó chịu. Cảm giác khó chịu chủ yếu là buồn nôn, nôn ói và cảm giác chặn ở cổ nên nhiều người rất sợ. Làm sao khắc phục vấn đề này? Cách thứ nhất là tiến hành gây mê nhẹ nhàng cho bệnh nhân ngủ ngắn trong 15- 20 phút (thường áp dụng cho trẻ em và một số người trưởng thành lo lắng quá mức). Cách thứ hai là phối hợp tốt giữa bác sĩ và bệnh nhân. Khi đó, bác sĩ có kỹ thuật tốt sẽ thao tác nhẹ nhàng, nhanh chóng, mềm mại. Còn bệnh nhân đừng quá căng thẳng, không nên gồng người, nên hít thở sâu và đều đặn bằng mũi và miệng.
Rất hiếm tai biến
Nội soi cấp cứu không có chuẩn bị trước như bệnh nhân bị xuất huyết tiêu hóa, nuốt dị vật. Riêng nội soi chương trình có chuẩn bị trước trong những trường hợp cần xác định bệnh đường tiêu hóa. Nội soi chương trình cũng nhằm theo dõi sau điều trị các bệnh viêm loét dạ dày tá tràng, trào ngược dạ dày thực quản, tầm soát và theo dõi tình trạng giãn tĩnh mạch thực quản ở những người mắc bệnh xơ gan.
Thông thường trước khi nội soi bác sĩ phải hỏi về bệnh tật, tiền sử bệnh trước đây và khám bệnh để đưa ra chỉ định. Có thể kể ra vài lưu ý có thể xem xét không nên nội soi nếu không quá cần thiết như: nghi ngờ thủng đường tiêu hóa, suy tim nặng, suy hô hấp, người bệnh quá già yếu và suy kiệt, người bệnh tâm thần không hợp tác được, nhịp tim và huyết áp không ổn định, ăn uống trong vòng tám giờ trước khi soi.
Có những tai biến gì khi nội soi dạ dày? Câu trả lời là rất hiếm. Những tai biến có thể gặp là gây tăng huyết áp, tụt huyết áp và tim đập không đều (chủ yếu là khi dùng thuốc an thần và gây mê), suy hô hấp gây thở yếu, thở chậm, làm thiếu oxy máu và hít sặc (thường gặp khi dùng thuốc an thần và gây mê), dị ứng thuốc tê tại chỗ (rất hiếm).
Bệnh nhân cần chuẩn bị gì trước nội soi dạ dày? Cần nhịn đói tuyệt đối trong vòng tám giờ trước khi đi nội soi dạ dày (sau 9g tối không nên ăn gì) nhằm hai mục đích: cho dạ dày sạch sẽ, giúp bác sĩ dễ quan sát, tránh chẩn đoán lầm hay sót, ngoài ra còn giúp bác sĩ thao tác dễ dàng hơn. Nếu mệt và đói quá có thể uống nước trắng pha đường hoặc nước ngọt không có màu (7Up, soda). Tuyệt đối không uống sữa hay các thuốc dạng sữa vì chúng sẽ che mất các vùng nghi ngờ bệnh tật, dễ dẫn đến chẩn đoán sót và cũng có nguy cơ gây hít sặc như thức ăn.
Khi vào phòng soi, bác sĩ xịt thuốc tê vào họng bệnh nhân, người bệnh cố gắng ngậm thuốc tê trong họng khoảng 3-4 phút rồi hãy nuốt mặc dù thuốc tê có vị đắng. Điều này giúp bạn bớt khó chịu khi nội soi vì lưỡi và họng bị tê. Sau khi nội soi cần rửa miệng sạch. Không khạc nhổ vì dễ dẫn đến việc bị đau họng và chảy máu họng. Ngồi chờ 15 phút cho thuốc tê tan hết rồi đi ăn.
|
Phẫu thuật tử thi tìm nguyên nhân Sáng 23-6, ông Nguyễn Minh Quân, giám đốc Bệnh viện Q.Thủ Đức, TP.HCM, khẳng định êkip tiến hành nội soi cho bé gái Võ Phan Kim Thanh (10 tuổi, ngụ P.Linh Chiểu, Q.Thủ Đức) bị tử vong sau khi nội soi dạ dày đã thực hiện đúng quy trình. Theo ông Minh Quân, tiến hành gây mê trước khi nội soi dạ dày cho bệnh nhi là một trong những quy định bắt buộc trong y khoa và trẻ bị bệnh hở van tim ba lá thể nhẹ khi tiến hành nội soi dạ dày sẽ không ảnh hưởng đến bệnh nhân. Tuy nhiên, vì sao cháu bé lại tử vong sau khi tiến hành nội soi thì hiện bệnh viện cũng chưa thể biết. Theo bác sĩ Minh Quân, ngày 22-6 cháu Thanh được đưa vào Bệnh viện Q.Thủ Đức trong tình trạng ói ra máu, tụt huyết áp. Các bác sĩ chẩn đoán cháu bị xuất huyết tiêu hóa nên chỉ định nội soi dạ dày để cấp cứu. Sau khi nội soi dạ dày khoảng 30 phút, bệnh nhi bị rối loạn nhịp tim và tử vong. Trung tâm Pháp y TP.HCM đã giải phẫu tử thi tìm nguyên nhân, Công an Q.Thủ Đức cũng niêm phong toàn bộ hồ sơ bệnh án để tìm hiểu vụ việc. Hôm qua, thi thể bé Võ Phan Kim Thanh được gia đình đưa về nhà ở Q.Thủ Đức để mai táng. Ôm nhau khóc ngất trước quan tài con, vợ chồng anh Võ Thanh Việt và chị Phan Thị Nhớ vẫn không thể tin đứa con duy nhất của mình đã mất. Anh Thanh Việt nghẹn ngào kể lại lúc 3g sáng 22-6, bé Kim Thanh tỉnh dậy uống nước, sau đó bị ói và than mệt mỏi. Vợ chồng anh Việt đưa con vào Bệnh viện Q.Thủ Đức cấp cứu. Tại khoa cấp cứu, bác sĩ đã đo huyết áp, lấy máu xét nghiệm. Lúc này huyết áp của cháu Thanh thấp (84/92) nhưng vẫn tỉnh táo, nói chuyện được. Khoảng 4g sáng, cháu lại nôn ói, dịch nôn có màu nâu kèm thức ăn, đi cầu phân màu nâu. Lúc 6g sáng, bác sĩ kiểm tra và thông báo với gia đình huyết áp của cháu đã tăng trở lại bình thường, cháu Thanh được truyền nước biển và chích hai mũi thuốc. Vợ chồng anh Việt được các bác sĩ cho biết là con gái bị rối loạn tiêu hóa. Theo anh Việt, lúc 9g45 cháu Thanh được chuyển lên khoa nhi của bệnh viện để tiếp tục điều trị. Tại đây, bác sĩ chuyên khoa nhi nghi ngờ cháu bị xuất huyết bao tử nên dùng ống thông qua mũi để lấy dịch của bao tử. Sau khi lấy dịch, bác sĩ yêu cầu người nhà ký giấy xác nhận để tiến hành nội soi bao tử cho cháu. Người nhà đồng ý và viết vào bản cam kết: “Đồng ý cho cháu nội soi bao tử”. Anh Việt cho biết trước khi nội soi, bác sĩ nội soi đã hỏi vợ chồng anh về tiền sử bệnh tật của cháu Thanh cũng như vợ chồng anh có bị bệnh di truyền gì không. Anh Việt khai với bác sĩ là cách đây ba tháng đi khám ở Bệnh viện tim Tâm Đức, cháu Thanh được kết luận là hở van tim ba lá thể nhẹ. Ba năm trước cháu bị đau khớp tăng trưởng phải điều trị tại Bệnh viện Nhi Đồng 2, lúc 4 tuổi bị viêm phế quản. Về phía vợ chồng anh thì không có bệnh di truyền. Sau đó, bé Thanh được đưa vào phòng cách ly để nội soi. Tới 13g30 bác sĩ nội soi thông báo với vợ chồng anh Việt là “con anh phác đồ mê rất khó nên chúng tôi vẫn đang tiếp tục gây mê để nội soi cho cháu”. Lúc này vợ chồng anh Việt mới biết được là con phải gây mê nên rất sốt ruột nhưng chỉ biết ở ngoài chờ đợi. Đến 15g bác sĩ thông báo cháu Thanh bị hôn mê sâu, đang được cấp cứu. Lúc này vợ chồng anh Việt xin được chuyển viện nhưng không được chấp nhận với lý do: chuyển viện lúc này rất nguy hiểm. Đến 17g phó giám đốc bệnh viện cùng bác sĩ nội soi thông báo cháu Thanh đã tử vong. Nguyên nhân gây ra cái chết của cháu Thanh được bác sĩ giải thích với gia đình anh Việt là: sốc do gây mê. |














Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận