
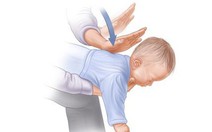
Sơ cứu trẻ nhỏ bị hóc dị vật. Ảnh: childrensis.com
Gần đây, tình trạng trẻ nhỏ bị tai nạn do sự vô tình đã có xu hướng gia tăng ở một số địa phương, trong đó có tai nạn hóc nghẹn, tắc đường thở rất nguy hiểm; đặc biệt là trẻ nhỏ dưới 3 tuổi. Loại tai nạn này khá phổ biến ở trẻ nhỏ ngay cả khi có sự giám sát của người lớn nhưng vì thiếu hiểu biết để chủ động đề phòng nên vẫn có thể xảy ra gây hậu quả tử vong cho trẻ.
Nguyên nhân và triệu chứng
Trẻ em bị ngạt thở, tắc đường thở là tình trạng trẻ không thở được do bất kỳ một vật gì đó gây cản trở không cho không khí qua được mũi và miệng. Nếu không được cấp cứu kịp thời thì chỉ sau 3 phút trẻ có thể bị di chứng não suốt đời và chỉ trong vòng 5 phút trẻ có nguy cơ bị tử vong.
Tình trạng ngạt thở, tắc đường thở ở trẻ nhỏ có nhiều nguyên nhân khác nhau như bị hóc, nghẹn thức ăn hoặc các loại dị vật như xương, hạt mãng cầu, hòn bi, đồng xu, cúc áo...xảy ra khi trẻ nghịch ngợm đút vào mũi hay miệng.
Cũng có thể do sặc nước, sữa, bột, thức ăn hay một số dị vật khác khi trẻ vừa ăn vừa khóc, chạy nhảy, cười đùa hoặc do dị tật hở vòm miệng bẩm sinh.
Ngoài ra, mũi và miệng trẻ có thể bị bịt kín bởi túi nylon, chăn hay vải... thường xảy ra đối với trẻ nhỏ dưới 1 tuổi do nằm ngủ úp mặt trên nệm, gối quá mềm. Nguy cơ này cũng có thể xảy ra ở các trẻ lớn hơn khi đùa nghịch lấy bao nylon, chăn, áo gối... trùm kín qua đầu. Tai nạn do đuối nước hoặc bị vùi lấp bởi đất, cát cũng làm cho trẻ bị ngạt thở.
Khi trẻ nhỏ bị hóc nghẹn, tắc đường thở thường có những biểu hiện như tím tái, ho sặc sụa, trào nước mắt nước mũi; trẻ không phát âm được hoặc không thể khóc thành tiếng.
Trẻ thường phải lấy tay nắm lấy cổ của mình. Nếu chậm hơn sẽ thấy môi và lưỡi của trẻ bắt đầu tím tái, mạch máu ở mặt và cổ nổi lên. Trẻ có thể bị bất tỉnh nếu vật gây tắc đường thở không lấy ra được kịp thời.
Cách sơ cứu trẻ nhỏ bị ngạt thở, tắc đường thở
Nguyên tắc sơ cứu chung là phải nhanh chóng lấy ngay dị vật ra khỏi mũi, miệng trẻ để làm thông đường thở. Tùy thuộc vào từng lứa tuổi của trẻ để thực hiện các kỹ thuật sơ cứu hóc nghẹn, tắc đường thở như:
- Đối với trẻ sơ sinh, ngay tức thì để trẻ nằm sấp dọc cánh tay của người sơ cứu; để đầu trẻ thấp hơn ngực. Dùng bàn tay đỡ đầu và vai của trẻ, bàn tay kia vỗ mạnh vào lưng trẻ đến khi dị vật được bắn ra ngoài.
Chú ý không được vỗ quá mạnh có thể làm tổn thương cho trẻ. Trường hợp trẻ bị sặc nước, sữa, bột ăn; người lớn cần nhanh chóng ngậm miệng vào vào mũi trẻ và hút thật mạnh để làm thông đường thở cho trẻ. Nếu thực hiện kỹ thuật trên không có hiệu quả, trẻ bị bất tỉnh, phải làm kỹ thuật hà hơi thổi ngạt bằng miệng-mũi hoặc miệng-miệng để cố gắng thổi dị vật làm cản trở đường thở của trẻ.
- Đối với trẻ nhỏ, người sơ cứu phải ngồi hoặc quỳ xuống, đặt trẻ nằm sấp trên đùi để đầu trẻ thấp hơn vai. Dùng bàn tay vỗ nhiều lần vào lưng giữa hai vai của trẻ cho đến khi dị vật được bắn ra ngoài. Nếu không có kết quả, trẻ trở nên bất tỉnh, phải làm hô hấp nhân tạo.
- Đối với trẻ lớn, bảo trẻ cúi người ra phía trước để đầu thấp hơn ngực; lấy tay móc trong miệng trẻ, tạo phản xạ để trẻ nôn dị vật ra. Cũng nên khuyến khích trẻ ho để dị vật bắn ra ngoài.
Nếu trẻ không thể ho, vật cản dính chắc ở đường thở; người sơ cứu dùng gốc bàn tay vỗ mạnh vài lần vào lưng giữa hai bên sườn của trẻ để dị vật bắn ra ngoài. Cũng có thể người sơ cứu ở vị trí sau lưng của trẻ, dùng hai bàn tay nắm lại ở dưới xương ức trẻ rồi đột ngột thúc ngược nắm tay ra sau và hướng lên trên; động tác này có thể làm dị vật lạ bị đẩy lên miệng và trẻ có thể ho ra được.
Người sơ cứu cũng có thể luân phiên thực hiện kỹ thuật vỗ phía sau lưng và ép bụng phía trước của trẻ để dị vật được tống ra ngoài. Nếu trẻ trở nên bất tỉnh, phải tiến hành hô hấp nhân tạo hà hơi thổi ngạt miệng-miệng hoặc miệng-mũi để cố gắng thổi dị vật ra khỏi đường thở.
Nếu thực hiện các kỹ thuật sơ cứu không có hiệu quả, không thể làm dị vật thoát ra khỏi đường thở, trẻ có các dấu hiệu nguy hiểm như không thể ho hoặc phát ra thành tiếng, môi và lưỡi bắt đầu tím tái, mạch máu ở mặt và cổ bắt đầu nổi lên; trẻ trở nên bất tỉnh, hôn mê... phải cần chuyển trẻ đến ngay cơ sở y tế nơi gần nhất để được cấp cứu kịp thời. Mọi sự chậm trễ sẽ có nguy cơ dẫn đến tử vong.
Các biện pháp đề phòng
Để chủ động phòng ngừa trẻ nhỏ bị hóc nghẹn, tắc đường thở; cần thực hiện các biện pháp như:
- Đối với trẻ nhỏ dưới 5 tuổi, việc trông giữ trẻ đúng quy định vẫn là cách tốt nhất. Cho trẻ ngủ trên nệm cứng, nằm nghiêng hoặc nằm ngửa; để các vật dễ gây ngạt đường thở cho trẻ như túi nylon, báo, gối, chăn, nệm quá mềm và êm xa chỗ trẻ nằm. Để xa tầm tay với của trẻ các vật nhỏ như kim băng, đồng xu, hạt trái cây, đồ chơi kích thước nhỏ, các loại vật dụng nhỏ khác... mà trẻ dễ lấy và cho vào mũi hay miệng...
Các vật dụng có kích thước nhỏ nên để trên giá cao, trẻ không thể với tới được hoặc để trong các hộp hay tủ có khóa. Khi cho trẻ ăn bột, ăn cháo hoặc cơm cần chú ý không để đầu trẻ ngả về phía sau, không để vừa ăn vừa cười đùa dễ làm thức ăn lọt vào đường thở gây hóc nghẹn. Nên cho trẻ ăn thức ăn đã nghiền nát, không lẫn xương, lẫn hạt và cho ăn từng tí một; tạo cho trẻ có thói quen ăn chậm và nhai kỹ.
Chỉ cho trẻ chơi những đồ chơi có kích thước đường kính lớn hơn 5cm, không cho trẻ cầm đồng tiền xu, các viên bi... Không nên mặc cho trẻ các loại áo, yếm có dây vòng qua cổ nếu không có người lớn trông giữ. Một vấn đề cũng cần chú ý là không được cho trẻ chơi các trò chơi nguy hiểm như chui túi nylon, trùm chăn qua đầu...
- Đối với trẻ lớn trên 6 tuổi, cần nhắc nhủ trẻ không được vừa ăn uống vừa cười đùa, chạy nhảy. Dạy cho các trẻ lớn biết cách sơ cứu hóc nghẹn, tắc đường thở nếu phải trông giữ trẻ nhỏ hơn.















Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận