

Việc mở cửa nền kinh tế trong khi dịch bệnh phần nào được kiểm soát là điều bắt buộc mà bất cứ quốc gia nào cũng phải tiến hành. Bắt buộc từ nhu cầu tự thân lẫn từ yêu cầu của đối tác quan trọng nhất của mỗi cá nhân, tổ chức và cả quốc gia: khách hàng.
Chỉ khác nhau là nhanh hay chậm, các lựa chọn ưu tiên phù hợp đến mức nào với hoàn cảnh thực tế của mỗi nước. Trên góc nhìn SWOT (phân tích thế mạnh, điểm yếu, cơ hội và đe dọa), có thể xem xét việc thực hiện bình thường mới để nền kinh tế được bắt đầu hoạt động trở lại trên cơ sở tham khảo một số cách mà các nước láng giềng đang thực hiện cho một số ngành nghề, khu vực.
Một ví dụ là Thái Lan hiện giờ. Nước này quy định ai có chứng nhận tiêm đủ hai liều vắc xin thì được phép đến một số địa điểm du lịch tách biệt, như đảo KohLarn ở Pattaya hay khu du lịch “trong hộp cát” (sandbox) Phuket.
Chúng ta hoàn toàn có thể xem xét áp dụng giải pháp này cho các khu du lịch có vị trí địa lý tách biệt, như đảo Phú Quốc. Việc tiến hành tiêm chủng đầy đủ cho khoảng 130.000 người của hòn đảo này, tương đương 70% dân số, không phải là quá khó, nếu chính quyền kết hợp với các doanh nghiệp có lợi ích lớn ở địa phương như sở hữu các khu nghỉ dưỡng, đầu tư bất động sản, đánh bắt thủy sản...
Nếu làm tốt, có thể biến Phú Quốc thành một điểm mạnh trong bài toán phân tích SWOT nhờ vị trí địa lý đón được cả khách nội địa lẫn quốc tế đã đủ yêu cầu với “hộ chiếu vắc xin”. Những quy định kiểm soát như thế nào là hợp lý nhất thì chính quyền có thể ngồi lại với doanh nghiệp sở tại. Nếu cùng một ý chí thì tin rằng các bên có thể nhanh chóng thống nhất về một khung quy tắc mở cửa trở lại.
Quan trọng hơn, một động thái như thế sẽ phát đi tín hiệu thị trường du lịch có thể mở cửa từng bước và sẵn sàng cho thời kỳ bùng nổ hậu COVID-19, là một cơ hội cho nền kinh tế du lịch.
Còn các rủi ro về lây nhiễm, thiết nghĩ, không nên đặt nặng khi khách hàng là những người đã chấp nhận trước. Với một khu vực địa lý cách biệt đất liền như Phú Quốc, nếu tất cả dân chúng đã được tiêm vắc xin thì yêu cầu của tư duy phải tuyệt đối tiêu diệt hết virus corona mới được làm bất cứ điều gì e là không phù hợp. Điều đó đồng nghĩa đe dọa ở đây là không lớn.
Trụ cột ở đây hiểu theo nghĩa là mang lại tiền và đóng vai trò đảm bảo năng lực cạnh tranh quốc gia. Hiểu nôm na, nếu doanh nghiệp đấy không hoạt động lại sớm thì đơn hàng sẽ rơi vào tay nước khác, ví dụ ở các ngành thiết bị điện tử, dệt may, thủy sản...
Yêu cầu kỹ thuật để các nhà máy này hoạt động trở lại phải dựa trên quan điểm phí tổn - lợi ích. Đồng nghĩa nêu ra câu hỏi việc giãn cách và mở cửa - ở thời điểm nào - sẽ có khả năng gây thiệt hại hay đem lại lợi ích định lượng được ra sao.
Sự ưu tiên này, ngoài những kế hoạch và mục tiêu hợp lý của doanh nghiệp, cần có một cam kết mạnh mẽ của chính quyền thành phố. Một bộ phận chuyên trách hay cá nhân lãnh đạo là đầu mối đường dây nóng để giải quyết các vướng mắc của doanh nghiệp. Nếu lãnh đạo thành phố không có thời gian động viên và trấn an các doanh nghiệp trụ cột thì cũng cần phát đi một thông điệp giống như chính quyền từng chào đón họ khi kêu gọi đầu tư: “Hãy sắp xếp để nhanh chóng có thể sản xuất. Nếu có vấn đề gì, hãy gọi cho tôi!”.
Việc này có thể xem là một điểm yếu của Việt Nam, khi cho đến giờ chưa có một giải pháp nào rõ ràng để doanh nghiệp mở cửa song song với việc phòng chống dịch.
Phải tính đến khả năng Sài Gòn và các tỉnh Đông Nam Bộ rơi vào tình trạng đình trệ lao động trong trung và dài hạn sau những cuộc hồi hương tự phát và bất đắc dĩ vừa qua. Vì dịch bệnh, bản đồ nhân lực lao động đã có sự biến động không nhỏ. Nếu như có được dữ liệu về số lượng và chất lượng của số nhân công biến động này, Chính phủ có thể tái cấu trúc thị trường lao động theo hướng giảm nhẹ áp lực nhân công dồn về miền Nam và dàn trải về các tỉnh.
Ở đây ta có bài toán cân đối giữa tăng nhân lực cho việc đẩy nhanh các dự án đầu tư công ở các tỉnh và giãn nhu cầu lao động trong các khu công nghiệp ở miền Nam, vốn đã và sẽ giảm từ 30 - 70% trong vòng ít nhất một năm, theo một kịch bản mở cửa lại tương đối lạc quan. Về lý thuyết, đây là một cơ hội mà trong điều kiện bình thường không dịch bệnh không thể có được.
Tuy nhiên trên thực tế, việc có ai nhận ra và tận dụng được nó không là một vấn đề khác. Ở Thái Lan có những cơ quan chuyên môn và chuyên gia hoạch định điều này, thông qua một dự án của Phòng Thương mại quốc gia (Thai Chamber of Commerce, TCC), với mục tiêu định vị và quản lý nhân lực cho khoảng 500.000 nhân công trên toàn quốc.
Việc tái cấu trúc nguồn nhân lực đi kèm với cơ hội thúc đẩy kinh tế số nhân đại dịch. Thật vậy, thời gian vừa qua là cơ hội khó tin để ngành y tế có thể xây dựng được hoàn chỉnh cơ sở dữ liệu y tế toàn dân. Những dữ liệu thu thập được khi triển khai tiêm chủng, đi kèm là các phần mềm, app quản lý, “sổ tay sức khỏe điện tử”... cần được lưu trữ, tăng tính kết nối và sử dụng một cách lâu dài, hướng tới xây dựng một nền dịch vụ y tế công cũng thuận tiện và hiệu quả như Grab, Zalo trên điện thoại vậy.
Cứ phỏng đoán 70% dân số tiêm chủng có khoảng 70% người sử dụng các loại phần mềm, app khác nhau để cung cấp dữ liệu y tế, chưa kể khai báo trực tiếp, ngành y tế đã có trong tay cơ sở dữ liệu của 50% dân số Việt Nam. Con số đó nếu ở điều kiện bình thường, thời gian, chi phí và công sức bỏ ra để có được là nhiều không thể tưởng tượng. Cơ hội ở đây là mười mươi. Lý thuyết lạc quan là thế, nhưng thực tế có thể bi quan hơn. Bằng chứng là rất nhiều người, sau khi tiêm mũi thứ nhất, cả tháng sau, thông báo trên sổ sức khỏe điện tử vẫn là: “Chưa có thông tin xét nghiệm!”. Điểm yếu này là chuyện “biết rồi, khổ lắm, nói mãi...” ở Việt Nam.

“Để không rơi vào tình trạng rối bời, điều chúng ta cùng nhìn lại không chỉ là sức tải của nền y tế mà còn cả năng lực ra quyết định chính sách, cơ sở dữ liệu một cách khoa học” - TS NGUYỄN THU ANH, viện trưởng Viện Y khoa Woolcock (ĐH Sydney, Úc), trao đổi với Tuổi Trẻ Cuối Tuần.
Số ca COVID-19 đã vượt nửa triệu. Chị nhận định thế nào về tình hình hiện nay? Đáng lo ngại ở mức nào?
Nhìn chung dịch bệnh đã âm thầm lây đi khắp cả nước. Điều đáng mừng là chính các tỉnh phản ứng nhanh - có ca nhiễm là giãn cách, cách ly y tế hoặc phong tỏa - tất nhiên là có những biện pháp quá mức nhưng cơ bản giúp kiểm soát dịch bệnh. Tuy vậy, dù có làm gì đi chăng nữa, chúng ta cũng chỉ ngăn được dịch lây ở thời điểm đấy, bởi khi đã có rất nhiều nguồn lây âm thầm chứ không chỉ là 2 - 3 nguồn lây thì rất khó truy vết như ngày xưa. Việc phong tỏa giãn cách làm chậm lại quá trình lây lan, để khi nới dần giãn cách thì vẫn kiểm soát được.
Chúng ta cũng không thể quay về “Zero COVID” được nữa, kể cả tiêm đủ vắc xin thì virus này vẫn còn, chỉ có thể loại trừ nó đến mức độ tối thiểu để không làm ảnh hưởng tới cuộc sống. Trong quá khứ, chúng ta đều làm như vậy. Ví dụ với virus sởi, chúng ta đã giảm nó xuống thấp tới khi bùng ra một vụ dịch thì lại dập. Sau này COVID-19 cũng phải như thế. Nhưng ngược lại, quan điểm sống chung theo kiểu thả lỏng mặc kệ là quá nguy hiểm. Bởi vì quá nhiều người mắc sẽ làm tăng số ca nặng nhanh chóng, năng lực hệ thống y tế không thể xử lý được; mặt khác, nhiều người lây sẽ có thể làm sinh ra biến thể nguy hiểm hơn.
Như thế thì khi nào mới có thể nới giãn cách?
Chống dịch bệnh phải tích hợp giữa xét nghiệm, vắc xin, điều trị; và giãn cách xã hội để giảm áp lực công việc để làm ba việc còn lại. Vì thế, để nới dần giãn cách, chúng ta sẽ phải đưa ra các tiêu chí:
+ Nhóm 1 gồm: số ca bệnh mới, tử vong, bệnh nặng, thở oxy, số giường cần chăm sóc đặc biệt, số ca dương tính trên tổng số xét nghiệm (WHO có hướng dẫn).
+ Nhóm 2 là năng lực đáp ứng của hệ thống, gồm: năng lực xét nghiệm (không chỉ máy xét nghiệm mà còn con người, quy trình, kit xét nghiệm và năng lực truy vết) khi dịch vẫn còn trong khả năng kiểm soát, hoặc sau này tiêm vắc xin bao phủ thì vẫn truy vết được; năng lực điều trị cả ở bệnh viện và cộng đồng; cuối cùng là năng lực vắc xin đủ bao phủ tối thiểu cho tuyến đầu chống dịch, nhóm người trên 50 tuổi và có bệnh nền.
Chiếu theo đó, nhìn vào bài toán nửa triệu người nhiễm thấy rất khó, chưa thể giải ngay được thì chúng ta chia nhỏ, làm từng phần một, từ từ sẽ giải được. Trong cả nước, nhiều tỉnh vẫn có rất ít ca mắc, cần tiếp tục duy trì kiểm soát nhanh, tiêm vắc xin, nâng cao năng lực điều trị. Các tỉnh nhiều ca bệnh không được hoảng hốt, mà tiếp tục chia nhỏ theo từng quận/huyện, ở từng quận lại chia nhỏ theo phường, quản lý các block này, nới từng bước ở từng block kiểm soát được.
Năng lực điều trị COVID đang quá tải, nhiều bệnh khác cũng không được chữa trị kịp thời. Chúng ta có phải chuẩn bị tinh thần “bật - tắt” trong điều kiện năng lực y tế còn hạn chế?
Chính vì thế phải nâng cao cả năng lực hệ thống điều trị và chuẩn bị cả ở cộng đồng, để giảm tử vong trước, sau đó đến giai đoạn kiểm soát ca nhiễm, rồi mới đến loại trừ dần COVID-19 (xin lưu ý là loại trừ, tức là khiến cho tỉ lệ nhiễm ở ngưỡng thấp chứ không phải xóa bỏ bằng được).
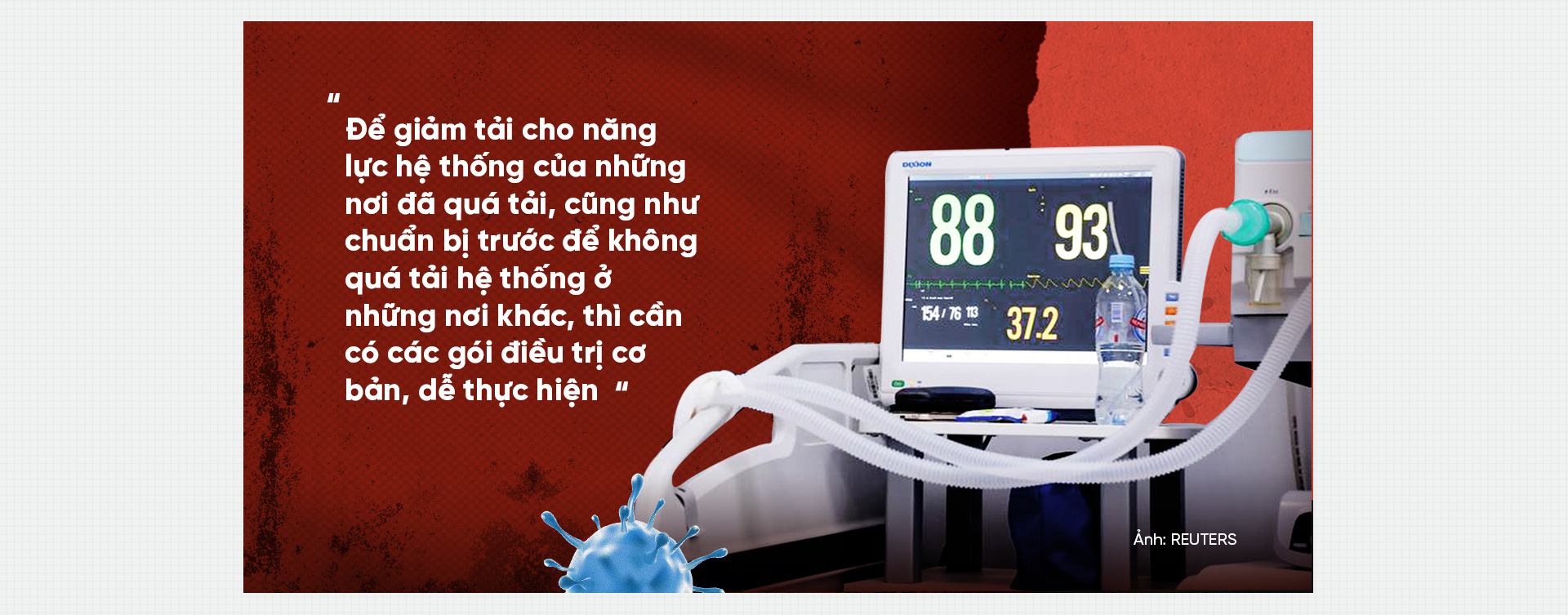
Để giảm tử vong, đã có nhiều biện pháp gồm tiêm vắc xin, hệ thống các tầng điều trị. Tuy vậy ở cộng đồng, đa số mọi người (80%) có biểu hiện nhẹ nhưng không ai biết mình rơi vào nhóm nhẹ hay nặng nên thường rối không biết xử trí. Trước đây chúng ta được trang bị kiến thức sởi hay tả rất tốt, với COVID cũng phải như vậy. Để giảm tải cho năng lực hệ thống của những nơi đã quá tải, cũng như chuẩn bị trước để không quá tải hệ thống ở những nơi khác, thì cần có các gói điều trị cơ bản, dễ thực hiện. Các tổ dân phố có thể tự trang bị máy đo oxy, nhóm có triệu chứng và tăng nặng (thường là 20%, phát hiện nhờ đo độ bão hòa oxy trong máu) có thể uống thuốc tại cộng đồng theo chỉ dẫn, tăng nặng nữa thì đưa đi viện.
Thứ hai, về lâu dài phải để các bệnh viện đều có khoa điều trị COVID-19. COVID-19 vẫn lây, các bệnh viện “thủng lưới’ liên tục vì COVID-19 lây từ khi không có triệu chứng, có khi xét nghiệm âm tính vẫn lây. Vì thế cần tính đến các viện có khu vực điều trị COVID-19, có quy trình cho bệnh viện. Các bệnh viện cần hệ thống thông khí, làm sạch để không khí được đối lưu liên tục. Đó là giải pháp đắt tiền nhưng phải làm.
Thứ ba là có phương pháp điều trị mới, điều trị sớm sẽ giảm được tử vong. Sau này, cả khi có những ca mắc mà chưa được tiêm vắc xin nhưng nhờ có thuốc, phác đồ điều trị thì đâu sợ COVID-19 nữa. Khi đó phải kiểm soát, không để cho virus lưu hành phổ biến.
Nếu chúng ta không chuẩn bị đồng bộ, giống như xây bệnh viện chỉ đếm giường điều trị mà không kịp chuẩn bị cả các phương án chi tiết đến từng ổ cắm điện, ống dẫn oxy và van điều áp, nhà vệ sinh, thông gió thoáng khí, cơm ăn cho cả bệnh nhân và bác sĩ, thì bệnh nhân sẽ tử vong nhiều. Giường như vậy thì nằm ở nhà tốt hơn.
Nói vậy nhưng có sự lúng túng, không kịp chuẩn bị trong chỉ đạo chống dịch nói chung, ở mọi nơi.
Thực ra đối diện với dịch bệnh là khó, ở nước nào cũng tranh luận, ai cũng lúng túng. Nhưng trong bối cảnh đó, điều cần thiết nhất ở cấp chiến lược là vạch được con đường rõ ràng, khi nhìn vào đó cả nhà quản lý ở địa phương và người dân thường đều biết là phải đi đâu, nếu chưa đạt được hoặc sai thì sửa từ đâu. Có lẽ đã có chiến lược như vậy, nhưng cá nhân tôi chưa được thấy.
Năm đầu tiên Việt Nam làm tốt vì "tiên hạ thủ vi cường", có thông tin sớm về Vũ Hán, vài ca đã phong tỏa, cách ly là hết, và chủng ban đầu không lây nhanh. Giai đoạn đó người dân, doanh nghiệp còn sức chịu đựng cả về kinh tế và tâm lý. Kinh nghiệm trên thế giới là phong tỏa lần đầu, lần hai ổn, nhưng về sau người ta sẽ chán nản. Các mô hình tính toán trên thế giới cũng cho thấy vụ dịch đầu tiên nhỏ, càng các vụ sau càng to hơn, Việt Nam cũng vậy.
Tiếc là chúng ta không tận dụng thời gian vàng một năm đó để chuẩn bị tích cực cho vụ dịch mới càng về sau sẽ càng to. Ta có thời gian để nâng cao năng lực ứng phó. Nói thẳng thắn là cuối năm ngoái chỉ có một đơn vị tư nhân đặt mua vắc xin, chứ Chính phủ đã đặt niềm tin quá lớn vào COVAX. Vắc xin là vũ khí chính mà mình lại đi xin, trong khi các nước giàu họ phải “thu vén” cho họ trước. Từ tháng 10 năm ngoái chúng tôi đã làm báo cáo đánh giá hệ thống tiêm chủng, khả năng sản xuất vắc xin trong nước và đề nghị là chuyển giao công nghệ sản xuất AstraZeneca ở trong nước, giống như Thái Lan đã làm. Không phải là chúng ta không thể phát triển vắc xin nội địa mà vì năng lực còn hạn chế nên việc tự chế tạo sẽ lâu hơn chuyển giao. Phát triển nâng cao năng lực là cần, buộc phải làm, nhưng cũng phải nhận chuyển giao công nghệ để có vắc xin nhanh và tự chủ. Đó mới là điều khả thi trong điều kiện Việt Nam.
Vừa rồi Thủ tướng đứng ra chịu trách nhiệm chính, mọi thứ quy về một mối rồi. Giờ người dân mong đợi một chiến lược có tầm nhìn, mục tiêu, mục đích rõ ràng, từ đó đưa ra hành động tương ứng. Từ chiến lược đó, các tỉnh sẽ biết mình phải đi đâu, có hành động phù hợp với định hướng chiến lược. Và chiến lược phải được đánh giá và chỉnh sửa liên tục.
Còn trong lúc này, cứ chia nhỏ từng vấn đề ra để xử trí thôi. Rất buồn là trong đợt dịch này, người chết hầu hết là người cao tuổi - nhóm người mà việc ưu tiên tiêm vắc xin chưa được quan tâm đúng mức. Tuy vậy, tôi nghĩ kịch bản của chúng ta không đến nỗi quá xấu vì đang có vắc xin, vấn đề là tiêm cho ai mà thôi.
Có lẽ điều “tích cực” mà COVID-19 mang lại là các chính sách đều có hệ quả ngay, người dân phản ảnh ngay, người làm quản lý buộc phải điều chỉnh luôn? Điều đó cũng đòi hỏi quá trình ra quyết định phải có cơ sở khoa học, thực tiễn, dựa trên dữ liệu để tránh hệ quả không mong muốn?
Một điểm khó chính là dữ liệu manh mún, phân tán, thiếu hoặc không sử dụng được. Ví dụ, từ nguồn báo cáo của Bộ Y tế, các sở y tế các tỉnh và các báo chính thống về dữ liệu các ca nhiễm COVID-19 hiện nay, chúng tôi chỉ nắm được nhóm tuổi, tử vong cho một giai đoạn ngắn mà không có dữ liệu về đặc điểm xã hội của các ca nhiễm nên không thể phân tích sâu hơn. Nhưng sửa lại thì hoàn toàn trong tầm tay. Bây giờ các cơ quan cứ minh bạch, công khai, thiết lập cơ sở dữ liệu tốt, kết nối tất cả các nơi, cả nhà khoa học và cơ quan quản lý đều có thể phân tích rồi đưa ra các chỉ số đánh giá. Khi đó, chúng ta sẽ biết hệ thống đang yếu ở đâu nâng ở đó, và đưa ra quyết định dựa trên số liệu xác tín. Người dân có thể ủng hộ hoặc không, nhưng họ sẽ thấy rằng mọi quyết định đưa ra đều có căn cứ.
Ví dụ, việc Hà Nội đang phân vùng xanh - đỏ - vàng có thể vẫn khiến người dân phản đối, nhưng khi minh bạch cơ sở xác định tiêu chí màu dựa trên số ca nhiễm thì người dân sẽ biết rằng đó là một quyết định có căn cứ chứ không ai bịa ra. Tới đây, khi cập nhật thêm dữ liệu tiêm chủng ở từng vùng thì người dân thấy rõ hơn và sẽ tin tưởng các quyết định chính sách đó.
Nếu chúng ta không bao giờ còn quay lại “Zero COVID” được nữa?
Từ tháng 2-2020, tôi đã viết một báo cáo gửi lên các cơ quan chức năng với nhận định rằng COVID-19 sẽ không biến mất trong vài năm nữa và ta phải chuẩn bị cho điều đó. Chúng ta đang câu giờ để chờ vắc xin. Nhưng kể cả tiêm phủ vắc xin rồi thì virus vẫn lưu hành hoặc có biến thể thoát vắc xin, có những ca vẫn tăng nặng nên vẫn phải nâng cao năng lực điều trị. Phải có hệ thống cảnh báo, có các chỉ số ở mức nào thì phải giãn cách để không bị quá năng lực điều trị.
Và trong cuộc sống của chúng ta sẽ có rất nhiều điều phải làm. Một trong những điều cơ bản là thiết kế lại các hoạt động sống đảm bảo giãn cách và thông khí. Trong các công trình xây dựng, nhà máy, trường học, bệnh viện, tòa nhà, văn phòng... phải có tiêu chuẩn về thông khí. Tất cả đều phải thay đổi, không chỉ để khống chế COVID-19 mà còn giảm bệnh lây truyền khác. Nhiều nước đã ban hành hướng dẫn về từng hạng mục cụ thể (kinh nghiệm của Úc chẳng hạn), còn mình chưa nghĩ tới kịch bản đời sống hậu đại dịch sống chung với virus.
Riêng việc thông khí đã có rất nhiều thứ phải nghiên cứu. Không chỉ là mở cửa sổ, bật quạt... mà cần các nhà khí động học đưa giải pháp xây dựng, bố trí nơi ở, làm việc để thoáng mát về mùa hè, ấm vào mùa đông, lọc không khí, xếp đặt các vị trí ngồi làm việc hoặc học hành của trẻ ra sao, những nơi đông người thì sắp xếp như thế nào để giãn cách, thông khí. Khi đó, nồng độ virus loãng đi, và có vắc xin thì chưa chắc đã bị lây.
Về lâu dài, các chỉ tiêu đánh giá về mức độ phát triển sẽ phải thay đổi. Không chỉ coi phát triển kinh tế là tiêu chí hàng đầu nữa mà phải có chỉ tiêu về sức khỏe, tuổi thọ, chỉ số về hạnh phúc. Sống ngắn mà hạnh phúc và khỏe mạnh còn hơn sống dài mà khổ đau. Nhưng có lẽ còn lâu VN mới làm được điều đó.

Lo âu, căng thẳng, trầm cảm... Những khủng hoảng tinh thần này ngày càng nhiều trong đại dịch COVID-19. Để chống dịch lâu dài, ai cũng cần được tăng cường sức đề kháng từ những liều vắc xin tinh thần.
Trường ĐH Khoa học xã hội và nhân văn (ĐH Quốc gia TP.HCM) vừa triển khai chương trình “Vắc xin tinh thần” - chương trình hỗ trợ sức khỏe tinh thần miễn phí cho người dân tại TP.HCM. Trưởng ban tổ chức, PGS.TS NGÔ THỊ PHƯƠNG LAN, chia sẻ với TTCT về chương trình này.
Bà có thể chia sẻ lý do chọn chủ đề “Vắc xin tinh thần” làm tên của chương trình?
- Hiện người dân TP.HCM đứng trước hai nỗi sợ lớn: sợ chết/mất mát vì COVID-19 và sợ về điều kiện an sinh xã hội. Do đó, ngoài tiêm vắc xin phòng bệnh, vắc xin tinh thần là liệu pháp tâm lý hữu hiệu có thể hỗ trợ giải quyết các nỗi lo và ổn định tinh thần của người dân. Chúng tôi chọn tên “Vắc xin tinh thần” bởi sức đề kháng tinh thần hiện tại vô cùng quan trọng. Đó vừa là khả năng phòng vệ, thành trì của con người về mặt tinh thần trước sự xâm nhập, tràn lan của những yếu tố tiêu cực (tin tức về dịch bệnh, tin giả,...), vừa là khả năng kích hoạt sức bật tinh thần của con người để ứng phó với những nỗi sợ đó. “Vắc xin tinh thần” mang ý nghĩa cộng đồng và nhân văn, đáp ứng nhu cầu cấp thiết trong nhân dân, đặc biệt là các nhóm dễ bị tổn thương do đại dịch như bệnh nhân, thân nhân người bệnh, nhân viên y tế, người lao động và học sinh, sinh viên.
Đâu là điểm khác biệt của “Vắc xin tinh thần” so với các chương trình tư vấn tâm lý khác?
- Điểm khác biệt đầu tiên là “Vắc xin tinh thần” ra đời từ sự thấu cảm với những đau khổ mà người dân VN phải đối mặt với dịch bệnh kéo dài. Đồng thời là nhu cầu cần hỗ trợ sức khỏe tinh thần của người dân và đóng góp chuyên môn của đội ngũ chuyên gia tâm lý cho cộng đồng. Thứ hai, chương trình hướng đến nhiều nhóm đối tượng dễ chịu tổn thương. Thứ ba, đây là chương trình tư vấn tâm lý hoàn toàn miễn phí cho người thụ hưởng nhưng đảm bảo tính khoa học và chuyên môn. Chương trình mang tính chất tích hợp liên ngành trong tư vấn tâm lý: y học, tâm lý học, tôn giáo học, xã hội học, công tác xã hội...
Từ ngày 5-9, chương trình chính thức triển khai, dự kiến kéo dài đến cuối năm 2022. Với thời gian dài như vậy, đơn vị có những phương án về nguồn nhân lực và tài chính thế nào?
- Nguồn nhân lực chính và túc trực bao gồm đội ngũ chuyên gia tâm lý, giảng viên, sinh viên và học viên sau đại học của trường. Chúng tôi cũng đồng thời kết nối nguồn lực từ hệ thống các trường thành viên ĐH Quốc gia TP.HCM, các trung tâm thực hành tâm lý, công tác xã hội tại TP, các chuyên gia tâm lý, y bác sĩ, nhà thực hành tôn giáo, người nổi tiếng... Chương trình còn có sự kết nối với các chương trình tư vấn tâm lý khác đã và đang triển khai tại TP. Chúng tôi tin tưởng với nguồn lực chuyên môn vững và sự kết nối tất cả các nguồn lực một cách toàn diện, chương trình có thể triển khai một cách thuận lợi và đạt được mục tiêu đề ra.
Hầu hết các đơn vị, chuyên gia tham gia hỗ trợ trên tinh thần tự nguyện. Chương trình cũng được một số doanh nghiệp và nhà tài trợ giúp nguồn tài chính.
Trong 3 nhóm nội dung hoạt động (phòng ngừa phổ quát nâng cao sức khỏe tinh thần, tham vấn và trị liệu tâm lý, hỗ trợ tái hòa nhập hậu COVID-19), đâu là nội dung cần tập trung nhất?
- Chương trình được xây dựng dựa trên tình hình thực tế và các nghiên cứu về tình hình dịch bệnh COVID-19 thời gian qua. Mỗi nội dung đáp ứng nhu cầu của mỗi đối tượng tương ứng. Với quan điểm “không bỏ sót một ai”, chúng tôi nhận thấy mỗi nội dung hoạt động đề ra đều quan trọng. Tuy nhiên, trong tình hình dịch bệnh vẫn đang diễn ra, hai nội dung phòng ngừa phổ quát nâng cao sức khỏe tinh thần và tham vấn - trị liệu tâm lý đang cần tập trung nhất.
Chương trình đã phối hợp với Bệnh viện Bình Dân và Bệnh viện dã chiến số 12 (TP Thủ Đức) để tư vấn tâm lý cho bệnh nhân đang chữa trị tại đây. Bà có thể chia sẻ về hiệu quả bước đầu của sự phối hợp này?
Hiện các chuyên viên tham gia chương trình đã và đang tư vấn tại các bệnh viện dã chiến. Bước đầu tại Bệnh viện dã chiến số 12 đang cho kết quả tốt khi hỗ trợ được nhiều bệnh nhân trong tình trạng hoảng sợ, chống đối trị liệu, không chịu hợp tác ăn uống. Các chuyên viên đã hỗ trợ tâm lý cho nhiều bệnh nhân mất người thân hoặc lo lắng cho bố mẹ, con cái, vợ chồng nhiễm bệnh. Hỗ trợ tâm lý cho các nhân viên y tế gặp áp lực công việc, phải chứng kiến những bệnh nhân nguy kịch. Chuyên viên tâm lý được phân công đến trực tiếp gặp gỡ bệnh nhân, hỏi thăm và lắng nghe các câu chuyện của bệnh nhân, kết nối điện thoại giữa bệnh nhân và người nhà của họ. Việc này đòi hỏi chuyên môn cao, sự kiên trì, cái tâm và sự phối hợp chặt chẽ với các nhân viên y tế.

Những ngày này, không ít sinh viên y khoa tham gia các hoạt động cùng tuyến đầu chống dịch. Với các sinh viên Trường ĐH Y dược TP.HCM trong dự án theo dõi sức khỏe từ xa cho F0 tại TP.HCM, họ cũng nhận nhiều bài học vô giá cho hành trang của mình sau này.
Đồng hồ gần điểm nửa đêm, Nguyễn Hoàng Dung (23 tuổi), sinh viên năm cuối Trường ĐH Y dược TP.HCM, mới có chút thời gian rảnh để chia sẻ về những ngày tất bật theo dõi sức khỏe từ xa cho F0 tại TP.HCM. Đây là hoạt động do Trường ĐH Y dược TP.HCM cùng một số địa phương như Q.8, Q.10, Q.Bình Tân tổ chức.
Mỗi nhóm tư vấn từ 5 - 7 người, trong đó luôn có 1 - 2 giảng viên, bác sĩ có kinh nghiệm của Trường ĐH Y dược TP.HCM, để theo dõi tình hình của các F0 đang điều trị tại nhà. Mỗi sáng sớm và chiều tối, Dung gọi điện thoại video tới các gia đình mà cô được phân công, thăm hỏi bệnh nhân xem có biểu hiện gì khác lạ hay có biến chuyển gì chưa. Phần đông trong số đó là những người mắc COVID-19 nhẹ, vẫn lạc quan, nhưng cũng không ít người vì quá lo lắng mà nhắn tin, gọi điện liên tục để cập nhật cho Dung tình hình mới nhất.
Trong số các bệnh nhân này, nhiều người mang bệnh mãn tính về tiêu hóa, hô hấp, xương khớp... rất cần được tư vấn chuyên sâu. Gặp phải những vấn đề vượt quá chuyên môn, các thành viên trong nhóm sẽ hội chẩn để đưa ra hướng giải quyết tốt nhất: có thể sẽ đến tận nhà khám, cấp thuốc hoặc chuyển đến các bệnh viện tuyến trên. Cũng có những bệnh nhân rất khỏe mạnh nhưng lại “thèm” nghe một tiếng nói. Dung kể, nhiều bệnh nhân đã chia sẻ tất tần tật những chuyện trong nhà, từ chuyện người thân mới mắc COVID-19, chuyện nhu yếu phẩm sắp hết, tới việc làm ăn, những dự tính dang dở...
Đó là trải nghiệm lần đầu của một sinh viên y khoa năm cuối như Dung. Hồi đầu cô cũng có chút đắn đo: liệu những gì mình đã được học có giúp được cho bệnh nhân hay không, liệu họ có thấy an tâm khi người ở đầu dây bên kia chỉ là sinh viên... Nhưng đến lúc này, Dung tự hào mình chưa bị “bí” khi tư vấn cho bệnh nhân. Vả lại, các bác sĩ trong mỗi nhóm sẽ tư vấn thêm cho những ca khó, hằng tuần luôn có những buổi cung cấp kiến thức cho các tình nguyện viên nâng cao kỹ năng thăm khám online.
Dù vậy, vẫn có những giây phút đau lòng mà họ lần đầu chứng kiến. Nguyễn Ngọc Mai (24 tuổi), vừa tốt nghiệp Trường ĐH Y dược TP.HCM, kể nhóm của cô phụ trách có 5 người thuộc 3 thế hệ đều là F0. Đến một ngày, người bà chuyển biến nặng, không may qua đời tại bệnh viện dã chiến. Vài ngày sau, tình hình của người ông cũng chuyển xấu. Gia đình chấp nhận cả tình huống xấu nhất, kiên quyết không chuyển bệnh. Ông mất ngay trước màn hình điện thoại mà nhóm đang tư vấn online.
Vất vả hơn những người trong đội tư vấn từ xa (đội 1) là những sinh viên đầu quân cho đội trực chiến cấp cứu (đội 2). Thông thường, bộ phận này sẽ phối hợp với các trung tâm y tế huyện, các bệnh viện dã chiến để vận hành các giường bệnh. Phạm Thị Mỹ Hoa (24 tuổi), đang là một tình nguyện viên tại Bệnh viện dã chiến Q.8. Hoa cho biết cô vừa thi tốt nghiệp ngày 20-8 thì ngày 21-8 xách balô vào viện. Suốt thời gian ôn thi, lòng Hoa như lửa đốt khi thấy đồng đội góp sức vào “trận chiến” chung, còn mình vẫn phải ôn tập cho kỳ thi quan trọng. Nóng lòng ra “mặt trận”, cô tranh thủ gia nhập những đội tình nguyện ngắn ngày giúp lấy mẫu và tiêm vắc xin, trước khi chính thức đăng ký tiếp sức cho đội cấp cứu.
Những ngày đầu, mọi chuyện không dễ dàng. Hôm đầu tiên nhận ca, phải khoác bộ đồ dày cộm kín từ đầu tới chân, tưởng chừng thở không ra hơi. 5 phút đầu người rã hết mồ hôi, môi khô lại. Ngồi trên xe chuyển bệnh, đường giằng xóc, muốn nôn ói. 2h chiều, Hoa mệt lả và vô cùng lo lắng không biết mình có tiếp tục nổi không. Cô tự nhủ: đây là cơ hội để va chạm với nghề tốt nhất. Nên những khi rảnh, Hoa coi lại các bài giảng, phương pháp hỗ trợ bệnh nhân trong điều kiện dịch bệnh... Cuối cùng, cô trụ lại.
Võ Châu Hoàng Long (24 tuổi, Quảng Nam), sinh viên Trường ĐH Y dược TP.HCM, đang hỗ trợ khu điều trị tại khu cách ly phường Bình Trị Đông A (Q.Bình Tân), cũng cho biết nhờ tham gia chống dịch mà anh đã linh hoạt hơn trong việc xử lý các tình huống. “Bộ áo giáp” phòng hộ khiến những lý thuyết lâm sàng đã học có đôi chút khác biệt, chẳng hạn khó áp tai nghe tim và phổi bệnh nhân như được học, thay vào đó phải nhạy bén hơn khi quan sát các dấu hiệu của bệnh nhân.
Ngoài chuyên môn, theo Long, một điều quan trọng khác mà các sinh viên y khoa như anh thu được chính là cảm xúc - điều thật sự cần thiết với mỗi bác sĩ. Được trực tiếp thăm khám, tiếp cận những bệnh nhân, chứng kiến những hoàn cảnh mà trong điều kiện bình thường không thể nào có được, Long thương người bệnh hơn lúc nào hết. Trong khu điều trị, Long chú ý đến một bà cụ 80 tuổi dáng khắc khổ. Hỏi ra mới biết bà không có người thân nào ở Sài Gòn, một mình bươn chải để sống trước khi mắc COVID-19. “Mong rằng bà sẽ sớm khỏe”, Long nói.
Suốt gần 3 tháng thăm khám F0 từ xa, Hoàng Dung nhớ hoài hình ảnh của một người chị sống tại Q.10 được nhóm của cô hỗ trợ. Chị phát hiện mình dương tính không lâu sau khi biết mình có thai - đứa con mà cả gia đình đã mong chờ rất lâu. Qua liên hệ, nhóm nhận thấy chị có dấu hiệu xuất huyết và báo ngay, hỗ trợ đưa chị đi khám thai. Không may, chị bị sẩy thai. Một tuần sau người chồng cũng mắc COVID-19. Không chỉ thiếu nhu yếu phẩm, thuốc men mà băng vệ sinh, đồ cá nhân cho người vừa sẩy thai cũng thiếu. Nhóm đã liên hệ nhiều nơi để gửi đến các loại thuốc, vật phẩm cần thiết và động viên sức khỏe tinh thần cho chị. Hai tuần sau, cả hai vợ chồng đều âm tính, cả người bệnh lẫn người hỗ trợ đều rất vui mừng.
Lời cảm ơn từ các bệnh nhân là món quà vô giá với Hoa. Lễ 2-9 vừa qua là lần đầu tiên cô phải trực cả ngày trong bệnh viện. Hôm ấy, không ít bệnh nhân được xuất viện. Trên đường ra cổng bệnh viện, gặp bất kỳ bác sĩ hay nhân viên y tế nào, họ đều ríu rít nói lời cảm ơn và Hoa biết, ngay sau chiếc khẩu trang kín mít, họ đang cười rạng rỡ.

Biến thể Delta đã dẫn đến các đợt bùng phát COVID-19 mới ở nhiều nơi, nhưng đại dịch (pandemic) này theo quy luật sẽ sớm chuyển sang một hình thái mới, một bệnh đặc hữu (endemic disease) mà ta có thể sống cùng.
Tháng 3-2020, Tổ chức Y tế thế giới tuyên bố COVID-19 là một đại dịch toàn cầu. Mặc dù không có một định nghĩa phổ quát về thế nào là đại dịch, WHO trước đó đã dùng từ pandemic để chỉ “sự lây lan khắp thế giới của một căn bệnh mới”.
Một bài báo trên tập san về bệnh truyền nhiễm Journal of Infectious Diseases năm 2009 nêu các đặc tính khác của một đại dịch: tỉ lệ nhiễm cao, lây lan với tốc độ bùng nổ trong thời gian ngắn, tỉ lệ miễn dịch thấp, tính truyền nhiễm lại cao. COVID-19 có hết các đặc điểm trên. Trái lại, những bệnh đặc hữu như thủy đậu, sốt rét không mới, tỉ lệ lây trong một quần thể dân số là có thể dự đoán. Theo Trung tâm Kiểm soát và phòng ngừa dịch bệnh (CDC) Hoa Kỳ, bệnh đặc hữu dùng để chỉ “sự hiện diện liên tục và/ hoặc sự phổ biến thường xuyên của một căn bệnh hoặc tác nhân truyền nhiễm trong một quần thể dân số tại một khu vực địa lý”.
Nói với tờ New York Times hồi mùa xuân, giáo sư bệnh truyền nhiễm và dịch tễ học David Heymann cho rằng trở thành bệnh đặc hữu là “sự tiến triển tự nhiên của rất nhiều bệnh truyền nhiễm đã gặp ở người, từ lao đến HIV”. “Chúng ta đã học cách sống cùng chúng, cách đánh giá rủi ro và cách bảo vệ những người cần bảo vệ” - Heymann nói thêm.
Giờ thì chỉ còn chờ xem những gì lịch sử dạy ta có thể áp dụng thế nào với COVID-19.
Theo nhà nghiên cứu miễn dịch học và bệnh truyền nhiễm Yonatan Grad của Đại học Harvard, nếu nói “COVID-19 sẽ trở thành bệnh đặc hữu” có nghĩa là dịch bệnh sẽ không kết thúc bằng việc virus biến mất, thay vào đó là sẽ có đủ người được bảo vệ nhờ miễn dịch từ tiêm chủng hoặc nhiễm bệnh, và vì thế sẽ có ít sự lây lan hơn cũng như số ca nhập viện và tử vong liên quan COVID-19 sẽ giảm ngay cả khi con virus vẫn lưu hành.
Chuyên gia này cũng nhắc lại nhiều virus gây bệnh chết người theo thời gian sẽ trở thành các mối đe dọa trong tầm kiểm soát như đại dịch cúm năm 1918 do virus cúm A/H1N1 gây ra, hoặc gần đây hơn là đại dịch “cúm lợn” /H1N1 năm 2009. Theo Grad, các đại dịch nói chung đều bắt đầu với tỉ lệ tử vong cao hơn so với tỉ lệ trong những năm tiếp theo khi virus tiếp tục lưu hành.
Mặc dù tỉ lệ tử vong giảm là do nhiều yếu tố, một trong những yếu tố then chốt là việc tiếp xúc với mầm bệnh trong lần đầu tiên sẽ mang lại sự bảo vệ ở một mức độ nào đó trước việc tái nhiễm và trở bệnh nặng nếu thực sự tái nhiễm. Đây cũng là sự bảo vệ mà vắc xin mang lại.
“Mức độ và thời gian bảo vệ miễn dịch nhờ tiêm chủng hoặc miễn dịch tự nhiên, cách thức chúng ta tiếp xúc với nhau và độ lây lan của virus sẽ là các yếu tố quyết định thời điểm chuyển từ đại dịch sang bệnh đặc hữu của COVID-19” - Grad nói trong bài phỏng vấn đăng trên website của Trường Y tế công Harvard T.H. Chan vào ngày 11-8.
Chuyên gia này thừa nhận các yếu tố nói trên đều là biến số (chưa biết miễn dịch trong bao lâu và virus tiến hóa mạnh lên đến mức nào, việc giữ khoảng cách và đeo khẩu trang có được duy trì không) nên chưa thể dự đoán thời điểm COVID-19 không còn là đại dịch.
Nhìn lại các dịch bệnh trong quá khứ, có thể thấy việc virus SARS-CoV-2 vẫn tiếp tục hoành hành là tương phản với những gì đã xảy ra với đợt bùng phát dịch SARS (cũng do virus corona gây ra) hồi đầu tiên năm 2003 và dịch do virus Ebola ở Tây Phi vào năm 2014, khi các biện pháp y tế công cộng cuối cùng đã ngăn các virus này lây lan và chấm dứt cả 2 đợt dịch đó.
“Trường hợp của COVID-19 có thể sẽ khác với các đại dịch trước đó vì cách phản ứng không đồng nhất trên thế giới - chỗ thì theo đuổi chính sách “Zero COVID”, nơi thì ứng phó hạn chế, cũng như khác biệt về độ sẵn có của vắc xin và tỉ lệ tiêm chủng”, Grad lưu ý.
Trong bài viết “Virus corona sẽ tồn tại mãi và đây là cách chúng ta sẽ sống với nó”, cây bút Sarah Zhang của The Atlantic cho biết trước virus SARSCoV-2 chỉ có 4 chủng virus corona được biết đến, tất cả đều gây cảm thông thường. Việc tái nhiễm các virus này là có xảy ra và được quyết định bởi kết quả của một quá trình song hành: sự miễn dịch với virus của ta giảm dần, trong khi con virus tiếp tục tiến hóa.
Mô thức chung là: ta nhiễm khi còn nhỏ, chỉ phát bệnh nhẹ; hệ miễn dịch sau đó hao mòn dần; con virus thay đổi; ta tái nhiễm; hệ miễn dịch được cập nhật; hệ miễn dịch lại hao mòn; con virus lại thay đổi; ta lại nhiễm, và cứ thế.
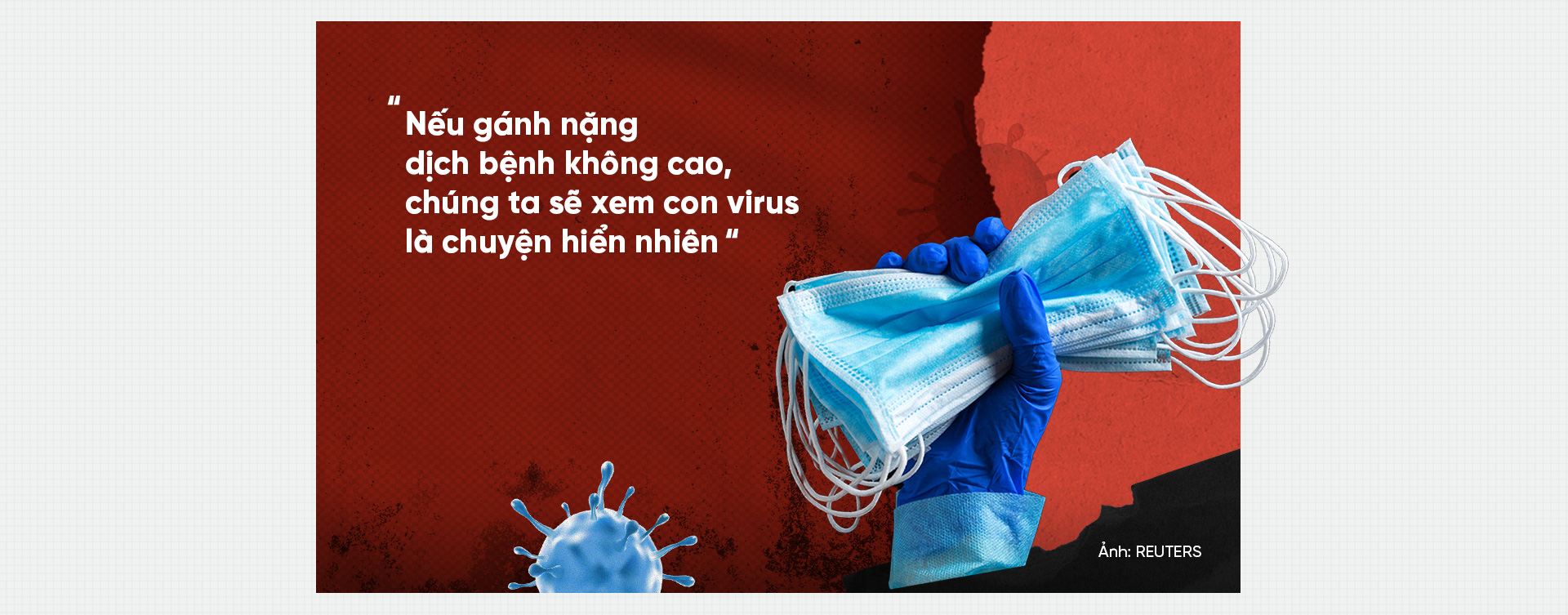
Trong kịch bản tốt nhất, COVID-19 cũng sẽ theo mô thức này, với các lần tái nhiễm gây ra triệu chứng nhẹ, theo Stephen Morse - chuyên gia dịch tễ Đại học Columbia. “Nếu gánh nặng dịch bệnh không cao, chúng ta sẽ xem con virus là chuyện hiển nhiên”. Kịch bản xấu nhất là COVID-19 sẽ như cúm mùa, vốn khiến 12.000 đến 61.000 người Mỹ thiệt mạng mỗi năm.
Việc COVID-19 chuyển từ đại dịch thành bệnh đặc hữu cũng liên quan đến tâm lý. Khi ai cũng đã có miễn dịch với SARS-CoV-2, việc được chẩn đoán mắc COVID-19 cũng bình thường như viêm họng hay cúm - không phải là tin tốt nhưng cũng không phải là lý do để sợ hãi, lo lắng hoặc bối rối.
Tuy nhiên, điều này đồng nghĩa với việc phải tống khỏi đầu thông điệp “COVID-19 không chỉ là bệnh cúm” vốn đã được nhấn mạnh suốt thời gian qua. Ngoài ra, không phải ai cũng sẵn sàng đổi thái độ về rủi ro của dịch bệnh. “Trong khi rủi ro của việc mắc cúm là thứ mà xã hội đã chấp nhận rộng rãi, điều đó chưa xảy ra với COVID-19” - Julie Downs, nhà tâm lý học nghiên cứu các quyết định về sức khỏe tại Đại học Carnegie Mellon, giải thích.
Nguy cơ mắc COVID-19 trong tương lai sẽ thấp hơn so với giữa đợt bùng phát của biến thể Delta hiện tại, nhưng chắc chắn nó sẽ không bao giờ biến mất. “Chúng ta cần chuẩn bị tinh thần cho mọi người rằng nguy cơ sẽ không giảm về không mà là xuống một mức mà ta có thể chấp nhận” - Downs nói.

Hơn một năm rưỡi từ sau khi COVID-19 lần đầu tiên xuất hiện, các chính phủ ở châu Á, châu Âu và châu Mỹ đang khuyến khích mọi người quay trở lại nhịp sống hằng ngày và học cách thích nghi với những điều kiện sống mới nhằm chung sống với virus SARS-CoV-2.
Với sự xuất hiện của biến thể Delta, kéo theo các đợt bùng phát mới, đại dịch vẫn đang là một nỗi ám ảnh với người dân. Tuy nhiên, các chính phủ đã thừa nhận một thực tế rằng họ không thể ngăn sông cấm chợ với bên ngoài lâu hơn nữa; thay vào đó, tiến hành phong tỏa theo đợt và vạch ra những quy định cụ thể về giãn cách xã hội sẽ là một phương án phục hồi khả thi hơn. Một số quốc gia theo đuổi tham vọng sạch bóng COVID cũng đang nỗ lực hòa vào dòng xu hướng này.
“Chúng ta cần nói với người dân: Sẽ có rất nhiều ca lây nhiễm mới, và đó là một phần của kế hoạch; chúng ta phải để mọi thứ diễn ra như vậy” - Dale Fisher, giáo sư ĐH Quốc gia Singapore (NUS) và là chủ tịch Hội đồng Kiểm soát và phòng chống lây nhiễm quốc gia thuộc Bộ Y tế nước này, từng chia sẻ như thế với báo The New York Times hồi tháng 7. Trước đó một tháng, một nhóm bộ trưởng của Singapore đã viết trên nhật báo Straits Times rằng: “Người dân của chúng ta đang chiến đấu đầy mệt mỏi. Tất cả đều chung một thắc mắc: đến khi nào và bằng cách nào trận đại dịch này sẽ kết thúc?”.
Điều này cho thấy ý định chung sống cùng COVID-19, thông qua việc giảm dần các biện pháp giới hạn, của đảo quốc này đã được ấp ủ và tính toán cẩn trọng trước khi chính thức thực thi. Các kế hoạch bao gồm chuyển sang theo dõi số người bệnh nặng, bao nhiêu người cần chăm sóc đặc biệt và bao nhiêu người cần đặt nội khí quản, thay vì đuổi theo số ca nhiễm.
Những kế hoạch này đều dựa trên kinh nghiệm và hiệu quả của những động thái chính phủ từng thực hiện từ đầu mùa dịch. Singapore đã đẩy mạnh tiêm phòng đầy đủ cho công dân của mình noi theo hình mẫu là Israel - nơi 78% dân số trên 12 tuổi đã được tiêm đủ vắc xin ngừa COVID-19.
Kết quả: Singapore gặt hái được nhiều thành công so với các nước trong khu vực, với 80% dân số (khoảng 5,7 triệu người) đã được tiêm đủ 2 mũi vắc xin. Từ ngày 6-8, người Singapore tiêm phòng đầy đủ đã có thể dùng bữa tại các nhà hàng theo nhóm 5 người, các hộ gia đình cũng được phép tiếp 5 khách đến thăm. Từ ngày 19-8, các sở làm việc được phép đón 50% nhân viên trở lại văn phòng.
Các buổi biểu diễn trực tiếp, rạp chiếu phim, sự kiện thể thao, triển lãm, hội nghị và đám cưới được đón tối đa 1.000 người tham dự đã được tiêm chủng, kèm tối đa 50 người chưa được tiêm chủng. Du lịch cũng dần trở lại, khi từ tháng 9 này, những người đã tiêm vắc xin đến từ Đức và Brunei cũng sẽ được phép nhập cảnh vào Singapore mà không phải cách ly.
Trong khi đó, tại Campuchia, ngay cả khi số ca nhiễm tăng lên 94.000, với khoảng 2.000 ca (hầu hết là người đã tiêm vắc xin) ghi nhận trong đợt bùng phát của biến thể Delta, người dân vẫn được thông báo rằng họ phải học cách sống chung với COVID-19 bởi nền kinh tế cần được khôi phục sớm nhất có thể.
Tờ Khmer Times ngày 3-9 dẫn lời người phát ngôn Or Vandine cho biết Bộ Y tế đang soạn thảo một chiến lược để giảm bớt các hạn chế liên quan đến COVID-19 để người dân có thể có một cuộc sống bình thường hơn. Bà cho biết chiến lược bao gồm cả việc chấp nhận thực tế rằng dịch bệnh đang và sẽ còn tiếp diễn lâu dài, mọi người sẽ cần tuân theo các hướng dẫn của chính phủ và suy nghĩ tích cực.
Các bộ ban ngành khá lạc quan về những viễn cảnh để đạt được “trạng thái bình thường mới”. Bộ trưởng Kinh tế Aun Pornmoniroth đã đệ trình “Lộ trình khôi phục du lịch Campuchia trong và sau cuộc khủng hoảng COVID-19” từ nay đến năm 2025 lên Thủ tướng Hun Sen.
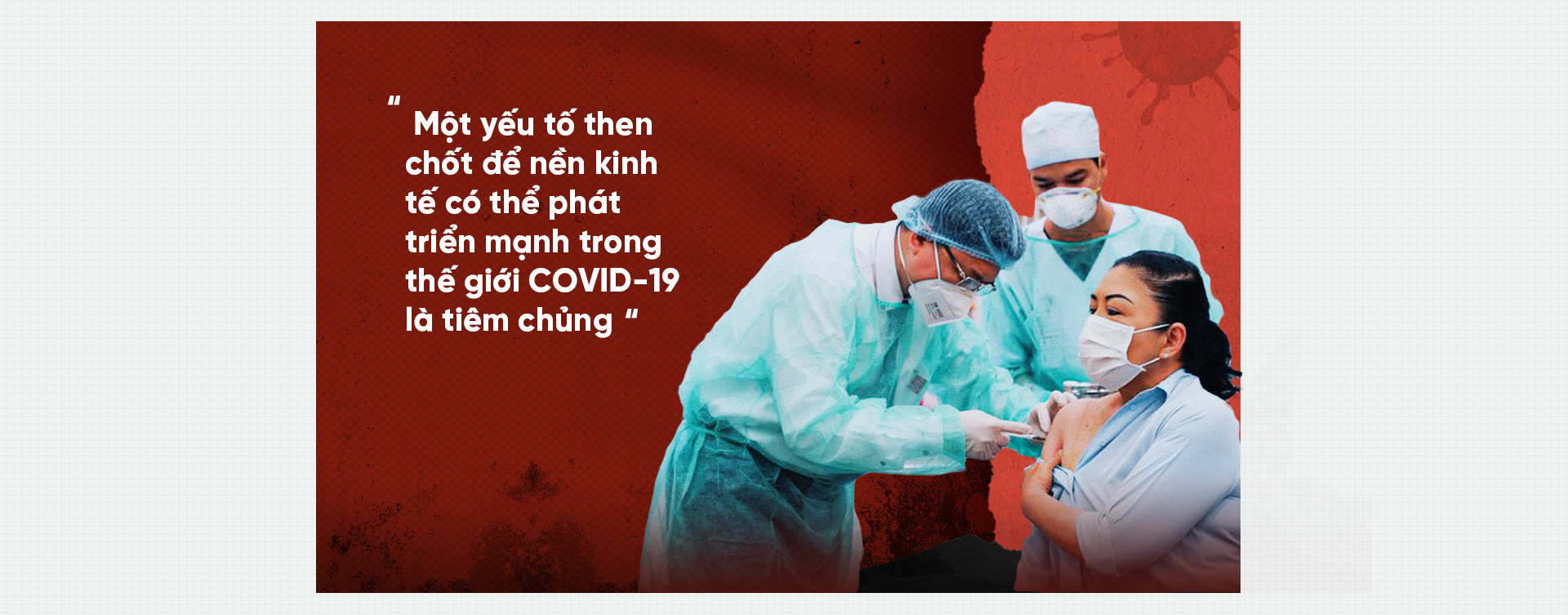
Trên chặng đường gập ghềnh đối phó với virus corona, Campuchia cần đạt được miễn dịch cộng đồng đủ để tạo kháng thể, giảm thiểu tối đa số ca nhập viện và tử vong. “Nền kinh tế toàn cầu đang học cách chung sống với COVID-19. Một yếu tố then chốt để nền kinh tế có thể phát triển mạnh trong thế giới COVID-19 là tiêm chủng. Campuchia đang đi đúng hướng, với gần 70% dân số trưởng thành được tiêm chủng đầy đủ” - nhà kinh tế cao cấp Katrina Ell của Moody’s Analytics nói với Khmer Times.
Chính phủ Campuchia cho rằng bình thường mới là tuân thủ “3 có” và “3 không”: đeo khẩu trang, rửa tay thường xuyên, giữ khoảng cách 1,5m; không đến không gian kín, tránh xa đám đông và không chạm vào người khác.
Còn tại Thái Lan, từ ngày 1-9 nhà chức trách nới lỏng nhiều hạn chế được áp dụng tại thủ đô (đã đóng cửa từ tháng 7) và các khu vực bị ảnh hưởng nặng nề khác để giảm tác động đến các doanh nghiệp.
“Thật không thể tin được chúng ta có thể trở lại bình thường. Tôi không nghĩ điều này có thể xảy ra vì chúng ta đã sống với COVID-19 quá lâu và chỉ ở trong nhà chứ không đi đâu cả. Thật là thoải mái khi được trở lại đây mua sắm” - bà Pornthip Thiensanthiranon, 69 tuổi, nói với ABC News khi đang mua sắm tại trung tâm thương mại Iconsiam sang trọng ở Bangkok.
Tại đây, khách hàng được nhân viên chào đón và tặng gel sát khuẩn tay. Người mua hàng được hướng dẫn đăng ký thông qua một ứng dụng, trong khi nhân viên phải thực hiện xét nghiệm nhanh COVID-19 một cách thường xuyên. Pairoj Fuangbangruang, một người bán thực phẩm tại Iconsiam, cho biết anh “rất vui vì có thể trở lại làm việc. Cuối cùng, tôi đã có thể kiếm sống lại”.
Thái Lan bắt đầu từng bước mở cửa trở lại, sau khi số ca nhiễm giảm trong các tuần gần đây. Hiện khoảng 90,4% trong số 7,69 triệu người ở Bangkok đã được tiêm ít nhất một liều vắc xin và 22,4% được tiêm chủng đầy đủ 2 mũi. Trên toàn quốc, khoảng 32,6 triệu liều đã được tiêm; khoảng 34,5% dân số được tiêm ít nhất một liều và 11,9% được tiêm chủng đầy đủ.
Các quốc gia Đông Nam Á khác vẫn còn một chặng đường dài trước khi thực sự có thể chung sống với virus, nếu xét đến yếu tố quan trọng kể trên: tỉ lệ phủ vắc xin. Chẳng hạn, Indonesia mới đạt 13,4% dân số được tiêm đầy đủ, trong khi Myanmar mới 3,4% và Việt Nam là 2,9%, theo số liệu tổng hợp của Trung tâm Nghiên cứu chiến lược và quốc tế (CSIS).
Ở những nơi mà vắc xin đã được phổ biến rộng rãi trong nhiều tháng như Mỹ và châu Âu, các quốc gia đã đặt cược lớn vào các chương trình tiêm chủng của họ như một tấm vé thoát khỏi đại dịch và là chìa khóa để giữ tỉ lệ nhập viện và tử vong ở mức thấp.
Từ ngày 23-8, toàn bộ 16 bang ở Đức áp dụng quy tắc 3G - geimpft (tiêm ngừa), genesen (khỏi bệnh) và getestet (xét nghiệm); những ai thỏa 1 trong 3 điều kiện này có thể vào các không gian trong nhà như tiệm ăn, phòng gym, dự sự kiện. Theo Đài DW, quy tắc áp dụng toàn quốc này nhằm tránh việc phải áp đặt các lệnh hạn chế mạnh hơn như phong tỏa trong tương lai và khuyến khích người dân tiêm vắc xin.
Vương quốc Anh đã tiêm phòng cho gần như tất cả những cư dân dễ bị tổn thương nhất, đã thực hiện cách tiếp cận quyết liệt nhất: loại bỏ gần như tất cả các hạn chế xã hội liên quan đến COVID-19, bất chấp sự gia tăng của các ca nhiễm biến thể Delta, đặc biệt là ở những người trẻ. Các quán rượu, nhà hàng và câu lạc bộ đêm mở rộng cửa; những giới hạn về tụ tập và khẩu trang cũng được dỡ bỏ.
Trong bối cảnh không có quy tắc nào được áp dụng, chính phủ kêu gọi người dân nâng cao trách nhiệm cá nhân để duy trì sự an toàn chung trong cộng đồng. Sajid Javid, Bộ trưởng Y tế của Anh, phát biểu vào tháng 6-2021 rằng quốc gia này cần phải “học cách chung sống” với virus. Mặc dù các cuộc thăm dò cho thấy công chúng Anh mong đợi một cách tiếp cận từ tốn hơn đối với việc mở cửa trở lại.
Mới đây nhất, từ ngày 6-9, Cộng hòa Ireland tiếp tục nới lỏng các biện pháp hạn chế như cho phép các hoạt động ngoài trời và tụ tập đông người diễn ra với 75% công suất, tất cả những người tham dự phải được tiêm chủng đầy đủ hoặc đã khỏi bệnh; rạp phim, nhà hát được đón 60% công suất chứa, tất cả khách phải miễn dịch với COVID-19; đám cưới được tổ chức ca hát và nhảy múa... cùng với kế hoạch để người dân dần trở lại sở làm.
Từ ngày 20-9, Chính phủ Ireland tiếp tục nới lỏng các hạn chế đối với các hoạt động thể thao, nghệ thuật, văn hóa trong nhà và ngoài trời. Phần lớn các biện pháp giới hạn sẽ được dỡ bỏ từ ngày 22-10, trong đó quan trọng nhất là người dân không cần phải chứng minh đã “3G” như ở Đức để có thể tiếp cận, tham gia bất kỳ hoạt động hoặc sự kiện nào, ngoại trừ du lịch quốc tế, theo BBC. Chính phủ Ireland đã thống nhất mốc thời gian 22-10, trên cơ sở 90% dân số trưởng thành đã được tiêm ngừa và số ca nhiễm đang được kiểm soát.
Phó thủ tướng Ireland Leo Varadkar hôm 6-9 tuyên bố các kế hoạch trên hoàn toàn khả thi nhờ vào “chương trình tiêm chủng đẳng cấp thế giới” của nước này, theo kênh RTÉ News.
Khác với các nước, tại Úc, những tranh luận căng thẳng quanh việc phải học cách sống chung với dịch hay tiếp tục gia hạn những lệnh cấm dai dẳng đã trở thành một đề tài sôi nổi trên chính trường. Hồi tháng 7, một số nhà lập pháp cấp bang đề xuất Úc nên theo xu hướng chung của thế giới và cần từ bỏ hướng tiếp cận quốc gia “Zero COVID” của mình.
Đề xuất được đưa ra khi chỉ có khoảng 11% người Úc trên 16 tuổi được tiêm chủng đầy đủ chống lại COVID-19. Tính đến cuối tháng 8-2021, con số này đã tăng lên khoảng 34%. Gladys Berejiklian, thủ hiến bang New South Wales, đã bác bỏ đề xuất trên và cho rằng “Không có tiểu bang hay quốc gia nào trên hành tinh có thể sống với biến thể Delta khi tỉ lệ tiêm chủng quá thấp”.
Riêng với bang mình đang lãnh đạo, bà Berejiklian tuyên bố New South Wales chỉ sẽ mở cửa trở lại khi 70% dân số trên 16 tuổi tiêm đủ 2 liều vắc xin. “[Chuyện mở cửa] chỉ dành cho người đã tiêm chủng” - bà tuyên bố ngày 7-9, khi tỉ lệ tiêm 2 mũi chỉ mới trên 41%.
Trước đó, hôm 1-9 Thủ tướng Scott Morrison tuyên bố trước Quốc hội rằng Úc cuối cùng cũng cần phải được giải thoát khỏi phong tỏa. “Úc có thể sống với virus” - ông nói.
Chính phủ liên bang đang thúc ép các bang và vùng lãnh thổ tuân theo kế hoạch mở cửa trở lại quốc gia, sau khi tỉ lệ tiêm chủng đạt 70 - 80%. Bộ trưởng Tài chính Josh Frydenberg kêu gọi lãnh đạo các bang tuân theo các kế hoạch mở cửa trở lại quốc gia.
“[Đó là] kế hoạch cho phép các doanh nghiệp mở cửa trở lại và lập kế hoạch cho tương lai của chính họ... Một kế hoạch đưa nước Úc tiến về phía trước để sống an toàn với virus” - ông Frydenberg nói.







































Tối đa: 1500 ký tự
Hiện chưa có bình luận nào, hãy là người đầu tiên bình luận